La complessità e la necessità
07 APR - Gentile Direttore,
è evidente che il tema del riordino delle Cure Primarie continui a palesare numerose difficoltà di sostanza e pesanti antinomie da pensiero unico così come è innegabile che il sistema sanitario abbia una sua coerenza (rovinosa). Qualche lettore ricorderà il periodo covid: si sosteneva allora (sembra sia passato un secolo!) che l’assistenza di base non sarebbe mai più stata la stessa. Poi è andata peggio.
Ora, dopo la pandemia, ci sono le sofferenze geopolitiche. I cambiamenti, anche in questo caso, saranno inevitabili ma ancora insondabili.
Immodificabile, inossidabile resta invece la regolamentazione sanitaria nazionale. Iniziando da una mala interpretazione delle intenzioni (prossimità) del Next Generation EU, il PNRR, il Metaprogetto, il DM77 e altri documenti di varia provenienza si sono irrigiditi entro modelli teorici tanto “sacri” quanto, alla fine, impraticabili nella prassi quotidiana (generatrici di ulteriori discriminazioni assistenziali e professionali). Anche l’ACN e gli accordi regionali manifestano incertezza e assenza di idee innovative. La Conferenza Stato-Regioni, le agenzie e la Commissione Sanità (un tempo potentissima) sembrano impacciate e attorcigliate in una insolita polemica con il Ministero della Sanità: un tempo il ministero sarebbe stato coinvolto solo al termine dell’intero processo decisionale (gestito interamente dalla Conferenza) per le firme di rito.
La recente ipotesi di unificare le Aggregazioni Funzionali Territoriali (AFT) dette anche Nuclei di Cure Primarie (NCP) calza perfettamente con la cultura neoliberalista o globalista che trova nelle AUSL una propria nicchia imperturbabile vetero-dogmatica.
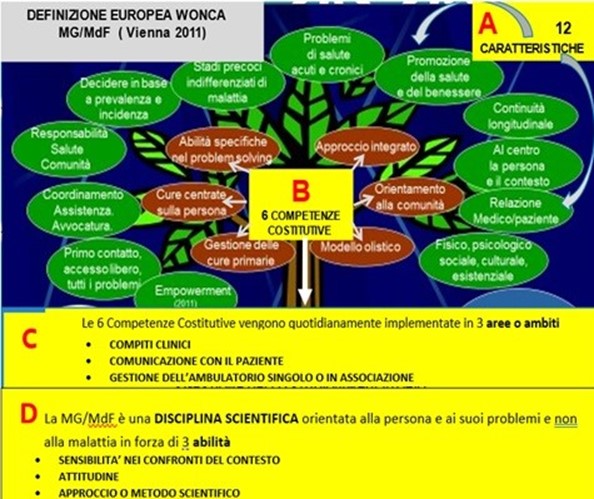
Come già ricordato più volte, nessuna riflessione o commento riuscirà ad incidere minimamente su processi decisionali ostinatamente gestiti burocraticamente. Può essere in ogni modo curioso ricercare quante volte le normative nazionali riportano, nel proprio significato specifico, il concetto dei sistemi complessi, la teoria della complessità (I. Cavicchi, La complessità in medicina è un fatto, QS, 14 maggio 2014) oppure i valori (wonca) che dovrebbero guidare i professionisti territoriali.
In questo periodo inoltre numerose narrazioni hanno popolato e forse complicato i confronti di opinione (dipendenza/non dipendenza dei mmg, tutele professionali, forse negoziabili con una idea di prossimità innovativa basata sulle AFT, specializzazione universitaria/corso regionale gravata di sospetti consociativistici, attività professionale dei mmg da svolgere un po’ qua e un po’ là…).
E’ tuttavia rilevante come oggi sia completamente assente una teoria di riferimento o una filosofia o un paradigma che sappia dare un senso ed un valore ad una situazione professionale ed assistenziale di base.
La teoria della complessità dovrebbe essere lo stile, l’approccio alla realtà adeguato per indicare un concreto/compossibile percorso ed un metodo operativo diverso da quello del pensiero unico e dalle sue strategie fallimentari.
In particolare le piccole comunità, considerate come sistemi complessi, potrebbero dare origine a visoni antropologiche ed etiche in grado di integrarsi con gli elementi del sempre valido paradigma bio-psico-sociale. La sperimentazione, da parte degli assistiti e dei professionisti, di sistemi valoriali verso la salute, il benessere ma anche la terza e quarta età e “l’orizzonte degli eventi” potrebbe essere in grado di dare un senso di serena consapevolezza alla quotidianità delle persone.
Per la medicina è fondamentale riorganizzare i saperi, che oggi sono incarcerati nelle singole discipline, affinché si possa, con disegni più umanistici e meno fideistici, contrastare una idea di salute virtuale, eterna, indefinita e “assicurata” senza più umanità (postumanesimo). Da questo punto di vista il mmg potrebbe svolgere un importantissimo ruolo di riferimento professionale e culturale per i suoi assistiti.
Alcuni esempi di complessità riportati in letteratura (stormi di uccelli, branco di pesci, formicai, sciami, eserciti, squadre di calcio, Ausl, istituzioni, orchestre…) possono essere riproposti anche per descrivere le piccole comunità. I più svariati contributi individuali si intrecciano con quelli collettivi tanto da innovare e trasformare in modo creativo (e compossibile) gli stessi sistemi in cui sono immersi (es.: AFT). Pur non esistendo condizioni ideali per sempre e isolate dal contesto è necessario oggi, almeno culturalmente, porre fondamenta etiche ben individuabili per ogni strategia organizzativa dove ogni singolo assistito e professionista venga considerato “fonte di conoscenza” : si potranno così affrontare provvedimenti più ampi, collettivi e condivisi (alcune scelte meno scontate potrebbero garantire risultati e successi infinitamente superiori all’economicismo farmaco-diagnostico aziendale predicato da anni e figlio di una cultura riduzionistica).
Nel periodo covid, alcune piccole realtà insieme ai propri professionisti, il giorno stesso dalla dichiarazione del lockdown, sono state in grado di sfruttare l’inatteso, l’incertezza, le indicazioni contraddittorie, il disorientamento delle istituzioni sanitarie mettendo in atto, in autonomia, nel giro di poco tempo, terapie e comportamenti assistenziali che alla fine si sono dimostrati molto efficaci, senza mai chiudere i servizi.
La comunità intesa come pazienti e professionisti (di una AFT) quando può crescere in autonomia, al fine di considerare i vari aspetti emergenti dalle relazioni complesse del proprio sistema collettivo, può diventare una potenza, un riferimento, un nodo, uno stimolo ed una creatività per tutta la rete assistenziale.
Bruno Agnetti
Centro Studi Programmazione Sanitaria (CSPS) di Comunità Solidale Parma
07 aprile 2025
© Riproduzione riservata
Filosofia delle cure primarie (il metodo bipartisan)
12 DIC - Gentile Direttore,
alcuni commentatori, in merito all’attuale situazione sanitaria nazionale e locale, hanno promosso una possibile strategia normativa di tipo collaborativo tra schieramenti diversi al fine di raggiungere un’intesa riformatrice della sanità considerata come bene comune (Comitato di Salute Pubblica, Cavicchi 2022).
L’occasione per ribadire la metodologia viene offerta da un significativo episodio avvenuto in Parlamento durante il dibattito relativo alla legge di Bilancio dove numerosi parlamentari di tutti gli schieramenti hanno proposto, unitariamente, un emendamento socio-sanitario ad un articolo della “finanziaria” (T. Petrangolini su QS del 29 novembre 2024).
Ivan Cavicchi (QS 9/12/2024) espone un impietoso elenco di contraddizioni accumulate nel tempo (controriforme) che incrementano massimamente la percezione soggettiva e collettiva di insicurezza. La fiducia nelle istituzioni sanitarie è costantemente erosa dalle incoerenze nei confronti del contesto. L’esempio emblematico è dato dalle Case della Comunità che sono state decise in tutta fretta per adeguarsi alle norme europee. Queste norme raccomandavano la realizzazione di un migliore servizio sanitario di prossimità. L’eventuale edificazione delle CdC veniva indicato solo come esempio. Forse la “prossimità” potrebbe essere concretizzata in tanti altri modi. Infatti le CdC dimostrano già la loro inadeguatezza e senescenza ancor prima di essere costruite o surrogate con il cambio dei loghix su edifici già pre-esistenti.
Il motore PNRR sbuffando e sferragliando arriverà dove le normative hanno stabilito debba arrivare. Tuttavia qualche attento osservatore avrà notato come il tema delle CdC si sia gradualmente “seccato di se stesso” a causa di una sua inconsistenza sostanziale. Molte scelte sono regressive, prive di autoanalisi critica e mescolate con elementi economicistici.
Il tornaconto per troppo pochi viene barattato come una prassi consociativistica predestinata, una verità unica che distorce la realtà e sbriciola l’autonomia e la pluralità cognitivo-comportamentale anche degli sfibrati professionisti territoriali (combattere il nepotismo all’interno degli enti locali e regionali. Congresso dei poteri locali e regionali del Consiglio d’Europa 2019). Le opportunità di poter partecipare a dibattiti pubblici chiarificanti detti di “partecipazione” mostrano una palese carenza di autenticità.
Si è passati velocissimamente da ipotesi territoriali orientate verso le Case della Salute (dove almeno sulla carta le così dette CdS grandi presupponevano concreti miglioramenti dell’organizzazione territoriale) alle inefficaci CdC troppo avulse dai reali bisogni contestuali degli assistiti e dei territori e quindi palesemente indirizzate ad un peggioramento dell’assistenza. Infatti la (futura?) diffusione territoriale di CdC spoke o hub sono dettate da criteri tutt’ora oscuri ai soggetti che animano i territori (assistiti e professionisti). Da questo punto di vista alcune alte dirigenze palesano un ottimismo completamente fuori luogo. E’ diffuso invece un evidente pessimismo che a sua volta crea ansia, depressione, paura, burnout in operatori e cittadini. Le figure barbine mostrate in tema di liste d’attesa (risposte di alcune alte dirigenze a cittadini e giornalisti ) pongono seri dubbi sulla perizia normativa quando la legislazione non è auto-protettiva delle stesse alte dirigenze.
L’aria che tira oggi viene da lontano. Ha rubato la speranza. Anche la trasparenza è stata rapita. In questa situazione non è possibile sviluppare una conoscenza intellettuale innovativa. Le comunità soffrono quindi per questa povertà concettuale. L’autonomia di professionisti e comunità (necessaria per affrontare la complessità dell’assistenza territoriale ) è stata oltremodo squalificata da movimenti di opinione che proponevano, per il riordino delle cure primarie, modelli “altri” per non dire eccentrici dimenticando, colpevolmente e forse offensivamente, le esperienza locali ( ad es.: delle medicine di gruppo che cooperano strettamente con il volontariato dedicato) meno di tendenza ma con solide narrazioni pluridecennali documentate.
Si può dire che, per alcuni autori, anche i medici di famiglia siano considerati alla stregua di “mezzadri digitali” (P. Benanti, 2024) che possono cambiare continuamente “padroni” ( es.: DG, DS, Commissari, Sub-commissari ecc.) al fine di non riuscire mai ad instaurare una qualche relazione utile. Le disuguaglianze e le discriminazioni professionali e assistenziali non sono mai scomparse. E’ altresì in atto il tentativo di scovare qualunque tipo di salvacondotto assolutorio nei confronti dei guai procurati dalle catena di comando. Il vecchio adagio “promoveatur ut amoveatur” potrebbe ancora oggi contenere alcuni ammaestramenti. Purtroppo l’immaginario professionale e degli assistiti si è assuefatto all’idea che la disuguaglianza sia intrinseca così come la marginalizzazione sociale.
E’ per questo che potrebbe essere necessario sancire un patto d’onore tra gli schieramenti in quanto nessuno, a livello decisionale nazionale, regionale e locale è esente da colpe nei confronti della situazione in cui si viene a trovare il servizio sanitario. Le differenziazioni assistenziali accatastate nel tempo da aziende e regioni hanno causato polarizzazioni e divisioni che non possono essere affrontate senza un approccio coordinato bipartisan. Il riconoscimento politico reciproco permette di superare gli interessi di parte (pluridecennale gestione del potere) e di accettare criteri e regole comportamentali condivise ai più alti livelli. Questo patto d’onore deve essere anche ritualizzato, non si crea cultura se non c’è culto (Zamagni 2015) tramite un impegno solenne assunto nei confronti dei cittadini.
Il sorprendente esempio dell’azione condivisa tra schieramenti diversi che si è verificato in Parlamento può delineare quel movimento “unitario” che potrebbe sfociare in un “nuovo” riformismo per la sanità italiana (pubblica e privata) in grado di rifondare il SSN (1978) trasformando il 2025 nell’anno della riforma.
Bruno Agnetti
Centro Studi Programmazione Sanitaria (CSPS) di Comunità Solidale Parma ODV
12 dicembre 2024
© Riproduzione riservata
Auto determinazione delle comunità di professionisti e cittadini
Gentile Direttore,
nella situazione sanitaria attuale non vi sono dubbi che sia necessaria una “radicale” discontinuità culturale ed operativa, alternativa alle “recenti” innovazioni all’acqua di rosa discutibili già dalla loro prima apparizione. Alcuni arrivano in estremo ritardo a queste considerazioni. Altri continuano a galleggiare sostenendo che è stato fatto ciò che era possibile. Non è mai, comunque, solo una questione di risorse economiche in quanto sono proprio le argomentazioni monetarie che permettono e giustificano il mantenimento delle contraddizioni comportamentali e legislative (es.: Aziende, Mega Aziende, Distretti, ecc.) e la sopravvivenza del loro contro riformismo invincibile. Aggiustamenti o toppe non fanno altro che rimettere la pedina alla casella del via. Crisi economica, inflazione, guerre, riduzione delle risorse, modifiche della geopolitica, della globalizzazione, del clima, intelligenza artificiale… hanno già fatto poi la loro parte sui sistemi sanitari.
Le riflessioni che seguono sono comunque destinate all’ambito delle Cure Primarie.
Ancora oggi, la medicina di base, pur essendo a tutti gli effetti SSN, mantiene una sua autonomia (residua) dagli apparati gerarchici. Il mmg rimane tutt’ora strettamente collegato ai bisogni ed ai sentimenti della comunità degli assistiti ed è proprio l’appartenenza alle zone più esterne dell’impero che, paradossalmente, permette una lettura maggiormente accurata di ciò accade a livello territoriale. I macrofenomeni globali già citati influenzano profondamente la sanità. Nondimeno le ultime documentazioni ufficiali più note e gli elaborati degli aspiranti “capotreni” non hanno liberato le cure primarie da una sostanziale regressione professionale/assistenziale introducendo funzioni sempre più improbabili, discriminatorie e palesemente inadeguate ai contesti ( s.: Case della Comunità hub/spoke scorrettamente mercanteggiate come baluardi a difesa degli accessi impropri al PS quando numerosi studi hanno dimostrato che il mmg pesa, sugli accessi impropri al PS, per il 2%).
Numerosi sono le prove dello scollamento tra istituzioni sanitarie e la realtà. Questo divario è palesato anche dal sistema comunicativo di AUSL o Mega Aziende fondamentalmente costituito da continui annunci, informazioni o messaggi e da incontenibili incombenze urgenti. L’assillo, soffocante, non concede tempo alla riflessione, al confronto, al dibattito incrementando così il disagio di molti assistiti e professionisti. Forse nessuno di coloro che oggi hanno in mano il processo decisionale sa veramente ridurre le criticità sanitarie, non pensa ad un modello assistenziale e resta in attesa che capiti qualche cosa a livello generale (o mondiale?) che indichi o imponga qualche cambiamento. Non è detto che le prescrizioni siano poi positive. Nel 1978 il Parlamento con la 833 non aveva aspettato il parere del mondo e per alcuni anni il nostro SSN è stato considerato il migliore del mondo.
Oggi non c’è solo l’interesse comune. Diversi tornaconti sono talmente intrecciati che non si riesce a distinguere il bene dal male come nel più classico doppio legame. Si possono separare i vimini buoni da quelli cattivi ma alla fine il cesto non c’è più.
Sarà capitato a molti di partecipare ad eventi dove le AUSL celebrano e incensano elenchi della spesa apparentemente “splendidi” ma invisibili, senz’anima, senza amor di patria e senza interesse per il bene comune. Sono annunci che non aumentano la conoscenza ma dimostrano sostanziale indifferenza nei confronti del destino che i professionisti del territorio e i cittadini potrebbero avere.
Quando manca una robusta autocritica non è possibile immaginare un futuro nuovo, diverso e più attento alle modifiche sociali e professionali (compito della politica). Se questa auto analisi non è in grado di vedere ciò che è stato fatto di svantaggioso per cittadini e professionisti non si farà altro che ripetere, senza turbamenti, ciò che è già stato fatto (es.: le Case della Comunità). L’autodeterminazione nel processo decisionale e nel governo clinico di professionisti e comunità non è velleitaria. Senz’altro è radicalmente alternativa. Forse addirittura meno costosa?
Quando nella medicina generale (di base) si passa il testimone ai giovani colleghi ci si preoccupa che tutto il lavoro fatto di presa incarico e di cura per 30-40 anni non si disgreghi o si perda. La trasmissibilità tra professionisti non è data dai contenuti registrati nell’archivio computerizzato ma dalla cultura che li ha accompagnati. Non sono certo annunci eclatanti ma avvenimenti silenziosi, poco spettacolari che forse creano comunità proprio perché generano una propria cultura speciale. Svilire questo patrimonio di conoscenze vuole dire contribuire alla distruzione delle comunità già molto provate. Tuttavia, le comunità stesse sono le prime a ricercare la tecnologia e ad adattarla ai propri contesti. Sarà forse sufficiente ricordare come il volontariato di quartiere Comunità Solidale Parma, in stretta collaborazione con i propri mmg, avesse già nel 2017 proposto alle autorità politiche e sanitarie un disegno progettuale di Casa della Salute “grande” di quartiere che, oltre ai servizi contemplati nei documenti di allora, potesse sviluppare una specifica competenza terapeutica riabilitativa a causa di un incremento di certe patologie in quel determinato quartiere periferico ( malattie neuro-muscolari trattate con esoscheletri, anche in affitto, e robot; patologie neurodegenerative e cognitivo-comportamentali affrontate con stanze virtuali immersive o visori; problemi socio-sanitari adolescenziali, educativi, genitoriali e di dipendenze affrontate attraverso il mondo dei giochi virtuali).
Parafrasando il pensiero di R. Easterlin (Paradosso della felicità) nella medicina generale occorrono nuove organizzazioni territoriali, nuovi criteri, nuove relazioni politiche fortemente radicate nel quartiere, nuove auto-formazioni, nuovi sistemi di apprendimento continuo (team e briefing), nuove forme di auto-valutazione più orientate ad una strategia di welfare di comunità (alternativo al sistema incentivante imperante tipico della appropriatezza prescrittiva o diagnostica) per poter avere un vero impatto sul benessere collettivo anche in periodi di scarsità di risorse.
Bruno Agnetti
Centro Studi Programmazione Sanitaria (CSPS) di Comunità Solidale Parma ODV
03 novembre 2023
© Riproduzione riservata
Le informazioni e i dati da soli non illuminano il mondo
05 LUG - Gentile Direttore,
sia concessa una riflessione sul tema della “pezza peggiore del buco” esortata proprio dalla “teorizzazione dell’acqua calda” (Le ricerche in sanità e l’invarianza dei risultati, QS 26 giugno 2023) vessillo dell’imperitura cultura della conservazione. La metodologia degli annunci relativi alla riorganizzazione delle cure primarie a volte si trasformano in veri e propri scenografici talk show estivi a cui partecipano, molto rilassati, soggetti in grado di offrire originali perle di ovvietà ad un uditorio particolarmente pronto ad accogliere favorevolmente ogni fragilità cognitiva purché derivate da elaborati istituzionali.
Al contrario per coloro che riflettono da tempo in modo discrezionale e argomentato sulla riforma delle cure primarie (come passaggio imprescindibile per il “servizio” salute/sanità) le “aporie” presenti nei documenti ufficiali e nelle varie petizioni circolanti creano situazioni pressoché irrisolvibili. La filosofia politica sanitaria organizzativa non può tuttavia esimersi dal ricercare la ricchezza insita nel territorio (con iniziative testimoniali, crematistiche e paideiche) formulando appunto proposte accorte per un ordinamento alternativo.
Secondo il parere di alcuni estensori dei documenti calati dall’alto o scaturiti da organizzazioni/associazioni nate frettolosamente in ragione e del PNRR, DM77, Metaprogetto, ACN ecc. pare non ci si possa separare dalle teorizzazioni cardinali (es.: esistenza del Distretto) come se il mondo fosse immodificabile e non esistessero forze sociali in grado di far fronte all’appiattimento sanitario globale. Come se tecnica ed economia fossero sempre e comunque sovraordinate, la forma “merce” sembra dominare sui beni e sui valori (es.: … due mezzi medici, QdS, 30 maggio 2023; Case della Comunità e Ospedali di Comunità tutt’altro che di comunità ma più propriamente “di amministrazione”; ipotesi subentranti di una compresenza tra mmg dipendenti e liberi professionisti; ecc.). Per riappropriarsi di virtù oggi non più scontate occorre l’audacia di immaginare possibili radicali innovazioni corroborate da una viva “speranza” (E. Bloch) perché le diagnosi vanno accolte con attenzione ma senza affidarsi completamente alle prognosi.
Valori e principi fondamentali della medicina generale ( Wonca riconferma 2022)
Come se ne esce?
L’elenco delle varie definizioni di “centralità del paziente”, “welfare di comunità” o di “comunità”, di “partecipazione” o di strumenti decotti proprio in quanto infilati nel “sistema” delle AUSL a simulare la presenza dei cittadini o millantare un loro potere nel processo decisionale incrementano solo l’instabilità dei fragili costrutti normativi oggetto del dibattito di questo periodo.
Il primo movimento dovrebbe permettere di pensare che siano possibili le vere riforme (es.: quarta riforma come innovazione del “Servizio” Sanitario Nazionale; Nuovo patto-contratto tra medici professionisti della sanità territoriale e il Servizio Sanitario Nazionale, elaborato datato al 2011, ma possibile traccia per ipotetici, sintetici, leggibili e trasparenti ACN).
La seconda azione riguarda il conoscere bene la complessità della professione del mmg ( l’errore macroscopico diffuso è credere che la medicina generale non abbia una propria specificità, valori e principi e sia in funzione di un efficienza del Pronto Soccorso o un mulino in grado di macinare dati come se già quelli stoccati nei silos in questi 20 anni non siano abbastanza inutili per le persone tanto che hanno fatto esplodere il fenomeno delle liste d’attesa più che incredibili, insopportabili ed irritanti per un sistema costantemente intento a ricercare ogni forma di esternalizzazione leggendo in questo senso “commerciale” forse anche il coinvolgimento del terzo settore ).
Ragionare senza i passaggi necessari e continuare a disquisire su cose che si ignorano, non favorisce la nascita di adeguate soluzioni ( es.: Tavolo Tecnico per lo studio delle criticità emergenti istituito presso l’Ufficio di Gabinetto del Ministero della Salute dell’8 giugno 2023 che pare non aver considerato l’imporsi della medicina di genere tuttavia sicuramente su 18 componenti non è stata individuata una medica esperta sul tema e comunque una presenza competente femminile considerati rapporti percentuali m/f presenti ad es. nel territorio).
I determinanti delle varie crisi possono essere numerosi e forse può essere inserita di diritto, tra queste, la sofferenza della verità in quanto le informazioni e i dati da soli non illuminano il mondo e obbligano le persone a rimanere in una “caverna” che inconsapevolmente appare levigata e confortevole (Byung-chul Han).
Bruno Agnetti
Centro Studi Programmazione Sanitaria (CSPS) di Comunità Solidale Parma ODV
05 luglio 2023
© Riproduzione riservata
Il Pnrr è un piano economico in conto capitale non è una riforma del Ssn o delle cure primarie
Gentile Direttore,
ogni comunità (compresa quella dei medici) tende istintivamente a porre in atto iniziative (politiche/sindacali) per indicare migliorie collettive tentando così di orientare il governo (ad es.: della sanità nazionale o regionale o locale). Inoltre ogni cittadino (o medico) può esprimere la sua aspirazione a modificare ciò che considera una inefficienza amministrativa o gestionale e può tentare di conseguenza, politicamente, di sostituire gli attuali alti dirigenti se considerati inadeguati.
Il covid ha insegnato molte cose e al netto di tutte le narrazioni giustificanti, numerose istituzioni sanitarie nazionali, regionali e aziendali hanno palesato fallimenti organizzativi.
L’attuale situazione sanitaria origina dal lontano 1978 (43 anni fa) con la legge 833 che istitutiva il Servizio Sanitario Nazionale superando il sistema assicurativo-mutualistico allora vigente con l’intenzione di costruire e strutturare una sanità pubblica universale, uguale ed etica.
Negli anni successivi, in rapida successione, si assiste ad una florida attività legislativa minuziosamente orientata ad una perseverante limitazione degli spazi considerati eccessivamente flessibili e ampi individuati nella 833 da solerti e lungimiranti burocrati. Lentamente ma inesorabilmente i principi cardine dell’associazione di categoria allora unica (es. estremamente semplificato: orario/salario) svaniscono a fronte di una nuova organizzazione burocratica collegata ai ruoli e alle funzioni in grado di creare addirittura un nuovo ceto medio che piano piano occupa lo spazio trascurato dai professionisti della sanità.
Con il DL 502/1992 (aziendalizzazione come tributo all’idolo della globalizzazione così come le fusioni aziendali calate dai vertici ) e il DL 517 del 1993 si dà inizio alla fabbrica che costruirà l’enorme piramide del Servizio Sanitario Regionale che troverà il suo completamento con la L.3 del 2001 (riforma del titolo V della Costituzione).
La complessa produzione normativa e deliberativa delle singole Regioni e delle Ausl che seguono questi momenti topici rendono ancora più impenetrabile, inaccessibile, imponente la piramide monocratica spesso autoreferenziale.
Le premesse contengono comunque una loro fragilità celata dalle altisonanti normative che non hanno nulla a che fare con i bisogni espressi ed inespressi dai clienti interni ed esterni infatti, secondo il parere di Pietrangelo Buttafuoco, le regioni rappresenterebbero enti inutili nonché dannosi (per via dell’ingorgo burocratico e legislativo) nati per millimetrici calcoli di consociativismo. Nello stesso tempo il bilancio più importante di una regione è diventato quello sanitario che “cuba” a tutt’oggi il 70-80% dell’intero rendiconto.
Era inevitabile che qualche nodo molto ingarbugliato prima o poi arrivasse a bloccare il pettine.
La pandemia ha svelato quello che avrebbe dovuto essere e che invece è stato.
La piramide continuerà comunque ad essere solida, popolata da numerose persone, da funzionigrammi ed organigrammi. In questa situazione è praticamente impossibile riuscire ad innovare o a partecipare in modo attivo o intervenire da protagonisti nel processo decisionale (dalla ideazione, alla progettazione, alla sperimentazione, alla rendicontazione…) in quanto la protezione autoreferenziale del “monumento” lo impedisce. La Conferenza Stato-Regioni assomiglia ad un parlamento a sé stante che svolge tutte le funzioni tipiche di un consesso decisionale completo mentre pare che il Ministero della Salute e il Parlamento vengono coinvolti a processo quasi terminato.
I comitati consultivi locali, le Conferenze socio-Sanitarie territoriali hanno dimostrato un grado di partecipazione e di influenza sui processi decisionali istituzionali che sembrano praticamente inesistenti. Così come la tanto declamata governance non appare altro che un puro atto di governo monocratico grazie alla continua produzione di norme o delibere finalizzate soprattutto a rinforzare la struttura burocratica amministrativa già esistente.
Le missioni “sanitarie” (5 inclusione e coesione; 6 salute) del PNRR non comporteranno modifiche o riforme sostanziali essendo componenti di un piano con le caratteristiche dell’intervento economico classico per forza di cose orientato ad iniziative in conto capitale (una tantum) nella speranza che il possibile enorme sforzo strutturale-architettonico-ingegneristico modifichi in senso virtuoso il PIL.
Poi eventualmente si potrà pensare a innovazioni che incidano sulla spesa corrente (risorse umane o piante organiche) ma in questo caso sarebbe necessario avere in mente un modello innovativo già sperimentato nel coinvolgimento della popolazione e nei rapporti paritari (es.: welfare di comunità).
Forse in questo senso potrebbe essere interpretata la proposta del prof. Ivan Cavicchi che, nell’impossibilità di poter assistere ad una vera riforma, ipotizza almeno di “sbaraccare” le aziende e di mettere in piedi i consorzi per la salute delle comunità (vecchie Usl?) al fine di sperimentare davvero una gestione partecipata tanto dai cittadini che dagli operatori dei servizi sanitari territoriali.
Bruno Agnetti
CSPS (Centro Studi Programmazione Sanitaria) FISMU (Federazione Italiana Sindacato Medici Uniti), Regione Emilia-Romagna
31 maggio 2021
©️ Riproduzione riservata
Mmg. Libertà di scelta, ormai inflazionata da tempo
Articolo a cura di Bruno Agnetti
Pubblicato su Quotidiano Sanità - 11 Maggio 2020

11 MAG - Gentile Direttore,
il dibattito in atto relativo alla pandemia aiuta tutti noi a riflettere. Molto. Nell’animo di numerosi colleghi sono emersi variegate convinzioni: un desiderio concreto di ritornare ad un SSN forte di riferimento assoluto; la trasformazione delle Regioni, in campo sanitario, in enti di garanzia dei principi e dei valori fondamentali collegati alla salute e l’abolizione delle AUSL monocratiche e assolutistiche per ripristinare le storiche USL molto più collegate ad un territorio contenuto e facilmente controllabile politicamente (azione continua di feedback interno).
E ancora, la convizione dell’assoluta efficacia ed efficienza dei mmg quando questi riescono ad agire in autonomia senza intromissione di coloro che hanno dimostrato di essere troppo lontano dalla realtà della prevenzione e dell’ assistenza quotidiana; il fatto che la burocrazia, generata dalla politica, ora molto più forte di quest’ultima, tenga in pugno i professionisti del territorio, ne mortifichi l’autonomia tanto da poter decidere, come al tempo degli imperatori romani, della loro vita professionale e fisica.
Come è capitato ad Alzano Lombardo, mai è possibile criticare l’Azienda Sanitaria pena una possibile querela o licenziamento per diffamazione; le leggi e le delibere infatti sono promulgate dalla Regioni e dalle Aziende che stabiliscono le regole. Di conseguenza è molto facile che a sbagliare siano sempre gli altri.
E’ come essere all'interno di un Comma 22. In effetti per quale ragione, se chi ha oggi in mano la sanità sono le stesse persone che la dirigono da 40 anni, dovrebbero in qualche modo salvarci? La sanità e la sua organizzazione restano estremamente complesse tanto che solo coloro che la frequentano quotidianamente ed operativamente possono capire il meccanismo più intimo delle aziende, lo spirito che aleggia nei corridoi, i vari cerchi magici e la completa autarchia per tutto ciò che attiene le decisioni.
Il governo della sanità è in capo dalla Conferenza Stato Regioni e alle sue declinazioni interne come la commissione sanità, il comitato di settore e altre varie agenzie tecniche. Il parlamento è spesso all'oscuro di quanto avviene effettivamente nella Conferenza Stato-Regioni per quanto riguarda l’area sanitaria. Quando i sociologi si trovano di fronte ad un golem di siffatta consistenza parlano di iperoggetto cioè di un’ entità così oscura, complicata, intricata, invalicabile e immodificabile che può essere cambiata solo con azioni molto radicali.
Alcuni temi hanno sollevato un certo interesse nei colleghi: la dipendenza e le zone carenti. Si reputa che la Pandemia stia per recapitare, inatteso, un finanziamento europeo, sostanzioso, finalizzato alla sanità che molto probabilmente verrà diffuso ai SSR. Dalla Legge Balduzzi, tutt’ora vigente ed inapplicata dal 2012, emerge, redivivo, il decreto legge n.158 del 13 settembre del 2019 relativo al Riordino delle Cure Primarie e inserito nelle Disposizioni urgenti per promuovere lo sviluppo del paese mediante un più alto livello di tutela della salute (GU 13 settembre 2012).
Queste indicazioni burocratiche ipotizzano financo il passaggio a dipendenza dei medici convenzionati. A questo punto i finanziamenti (europei) potrebbero invogliare alcune regioni o aziende a tentare, sperimentalmente, il passaggio a dipendenza della la medicina generale. La medicina territoriale è stata in questo periodo al centro del dibattito culturale e molti commentatori hanno sostenuto che in questa emergenza ciò che è mancata è stata proprio una buona organizzazione della medicina generale territoriale che avrebbe potuto , se adeguatamente predisposta, far limitare di molto gli accessi al secondo livello assistenziale.
Tutto questo però viene sostenuto da persone che non conoscono a fondo l’eterogeneità della medicina di base e soprattutto l’accumulo nel tempo di motivazioni, cause e concause che hanno portato l’intero servizio alla situazione in cui si trova in questo momento. Una ristrutturazione della medicina generale pare comunque essere molto caldeggiata da più parti e questo evento verrebbe salutato come una grande innovazione probabilmente dedicata a tutti i colleghi caduti sul campo.
E’ noto però che non può esistere un riordino delle cure primarie senza un progetto che coinvolga in primis i professionisti all’ interno del paradigma del welfare delle piccole comunità. Se questo passaggio a dipendenza alla fine si realizzerà si rafforzeranno di molto i SSR che diventeranno molto più potenti di quanto oggi non lo siano già.
Le zone carenti rientrano in questa argomentazione in quanto da tempo l’istituto della libera scelta è messo in crisi dal fatto che in un territorio (NCP o AFT) le Aziende creano nuove zone da attribuire ai giovani medici fino a che quasi tutti i medici convenzionati attivi su quel territorio non abbiano acquisito la maggior parte degli assistititi liberi.
Il complesso sistema amministrato/burocratico dei distretti, le circonvoluzioni bizantine degli ambiti territoriali, del numero ottimale e massimale, le carambole ed i rimandi delle aperture obbligatorie e degli ambulatori secondari, le case della salute costruite per pochi eletti e per finalità amministrative e non assistenziali incidono profondamente sul rapporto fiduciario.
La libertà di scelta del cittadino è quindi inflazionata da tempo. Un possibile passaggio a dipendenza della medicina generale potrebbe fare incamminare, sotto lo sguardo benevolo dell’Europa, il SSN verso modelli assistenziali stranieri (Belgio, Portogallo, Spagna) dove i cittadini “acquistano” o scelgono un rapporto più con la struttura o con i mmg disponibili in quella struttura e in quel territorio e non operano più una scelta etica completamente libera verso una medico libero in scienza e coscienza che si relaziona con un altro uomo altrettanto libero (l’assistito che ha scelto proprio quel medico).
Bruno Agnetti
CSPS (Centro Studi Programmazione Sanitaria)
FISMU (Federazione Italiana Sindacale Medici Uniti)
Regione Emilia-Romagna
11 maggio 2020
© Riproduzione riservata
Assistenza. L’importanza del servizio sanitario territoriale periferico. Ricominciamo?
Articolo a cura di Bruno Agnetti
Pubblicato su Gazzetta di Parma il 17 Aprile 2020

Questa epidemia (gia’
ampiamente prevista nel 2017) ha colto il nostro sistema sanitario impreparato
per quanto riguarda gli ospedali e il territorio
( screening, monitoraggi, mascherine). Una organizzazione periferica
adeguata avrebbe forse rallentato l’infezione lasciando più tempo per la ricerca
di efficaci strategie terapeutiche. Come Comunità Solidale Parma da anni
proponiamo soluzioni innovative per il territorio (Casa della Salute o Casa del
Quartiere) dirette ad assolvere e ad affrontare le nuove sfide “imposte dalla
globalizzazione”. Abbiamo ribadito come
fosse necessaria una ideazione ed una progettazione che veda dall’inizio coinvolti i diretti
interessati e gli attori dell’assistenza territoriale ( innovazione del
processo decisionale). A Parma c’è un eccellente modello di come possono essere
stabilite alcune ipotesi di disegno progettuale e di come si possano realizzare
(l’Ospedale dei Bambini). Le
problematiche relative all’organizzazione territoriale palesate durante questa
epidemia richiedono un apprendimento veloce che superi tutte le esitazioni passate
al fine di costruire un futuro assistenziale periferico che abbia il maggior senso
possibile. Si è inoltre capito che nessun sistema economico (che vedrà una
profonda innovazione e riconversione) può sopravvivere senza una sanità
pubblica forte e saldamente ancorata al territorio (welfare di comunità-sussidiarietà
circolare-collegio del territorio-partecipazione non dominante delle imprese
generatrici). Questo virus non fa
differenze e colpisce il cittadino semplice,
l’anziano, lo sportivo, il ministro o l’industriale famoso. Non c’è
“buen retiro” che possa proteggere. La
salute di tutti dipende quindi dalla salute di ciascuno, siamo interdipendenti
e solo insieme potremo affrontare i prossimi problemi o altre pandemie o altre
modificazioni globali che condizioneranno il nostro benessere.
Comunità Solidale Parma ha da sempre sostenuto l’importanza di difendere il Servizio Sanitario Pubblico ed in particolare, per suo statuto, la medicina generale territoriale in coerenza con il paradigma assistenziale bio-psico-sociale. Un servizio sanitario territoriale periferico ben organizzato e con locali adeguati puo’ aiutare a far fronte alle emergenza, offrire cure precoci per molti e di conseguenza sostenere anche il sistema produttivo di un quartiere. Pensiamo che la medicina di base sia un bene comune per i cittadini e che medici e sanitari debbano essere protetti affinchè non si ammalino continuando così a sorreggere il sistema territoriale senza rischiare il collasso. Pensiamo a tutte le persone ammalate di patologie croniche non collegate al Covid-19 e che necessitano di controlli periodici a volte essenziali. La salute è quindi considerata un bene comune e deve essere gestita come tale. E’ interesse collettivo che le comunità ( es.: i quartieri con le loro Case della Salute) possano in caso di necessità organizzarsi rapidamente con autonomia anche se poi naturalmente saranno necessari interventi dei presidi di 2 livello e strategie nazionali vincolanti. Arriveranno i farmaci efficaci. Al momento occorre però che la popolazione dimostri ancora senso di responsabilità perché il virus è tutt'ora in circolazione pronto a causare altri guai. Con le cure opportune finirà definitivamente anche il confinamento e potrà riprendere il sistema produttivo foriero a sua volta di benessere perché anche la salute richiede una società attiva. Le relazioni sociali hanno già iniziato a mutare. Sono diventate essenziali. Piano piano comprendiamo come il valore sia dato dai rapporti con gli altri e con il territorio. Ci sono naturalmente altri beni comuni interconnessi ed interdipendenti come l’ambiente, l’istruzione, la cultura, la biodiversità. La lezione di resilienza imposta da questa pandemia ci ha liberati, nell'immediato, dalla cultura consumistica del “voglio tutto e subito”. Il mondo è improvvisamente apparso come limitato e fragile non più gigantesco ed infinito. Il virus inoltre lascia purtroppo tracce profonde che resteranno per tutta la nostra vita ( disoccupazione, fallimenti, decessi in solitudine, sofferenze e difficoltà nel poter curare tutti). Usciti dall'emergenza non potremo accontentarci di posizioni marginali o burocratiche che pensino di aggiustare nell'invarianza il nostro sistema sanitario territoriale in attesa della prossima pandemia ( che ci sarà!) o della prossima catastrofe o del prossimo disastro. Senza un sistema territoriale efficace in grado di prendersi cura non può esserci salute e benessere collettivo ( ed economia). Da questo punto di vista la ripresa deve essere adeguatamente progettata, comunicata e sperimentata (democrazia deliberativa). L’integrazione socio-sanitaria, riconosciuta come bene comune, nelle sue strutture periferiche può così svolgere nel periodo della ripresa un importante ruolo di riferimento per una comunità e quindi offrire un importante strumento di ammortizzatore sociale. Già ora si prevedono tensioni, agitazioni, rancore ed insofferenza causate dal possibile incremento delle disuguaglianze e dei fenomeni di impoverimento. Una Struttura Sanitaria di quartiere ( es.: una casa della salute innovativa nel processo decisionale e nel suo sistema gestionale interno autonomo) può rappresentare una risposta valida e convincente alle nuove istanze e ai nuovi bisogni di protezione delle fasce più deboli e periferiche della società alle prese con le conseguenze della globalizzazione e delle trasformazioni radicali dell’ordine strutturale sociale. Da qualche anno Comunità Solidale Parma promuove la realizzazione di una struttura complessa di riferimento sanitario ( Casa della Salute Grande) per un quartiere come quello di San Leonardo. Questo territorio contiene al suo interno tanti servizi per l’intera città. Conta, nel suo complesso 30.000 abitanti. Tutto ciò che avviene nel villaggio globale può portare nodi che vengono al pettine anche nelle nostre “sconosciute” periferie del “mondo piccolo” in quanto i nostri territori sono anch’essi costantemente interconnessi con tutto ciò che accade nel mondo, anche in Cina! E’ quindi opportuno un cambio sostanziale di paradigma e di processo decisionale in campo sanitario territoriale per poter affrontare con forza e comunanza le sfide del presente e del futuro con visioni alte e lungimiranti per il bene comune. La speranza non è utopia ma è creatività, intelligenza politica e pura passione civile che agisce per vincere la paralizzante apatia ( invarianza e inazione) dell’esistente.
Comunità Solidale Parma
Il potenziamento delle Cure Primarie in tempo di Covid-19
Articolo a cura di Bruno Agnetti
Pubblicato su Quotidiano Sanità il 17 Marzo 2020

17 MAR - Gentile Direttore,
i posti disponibili di terapia intensiva il Italia sono circa 5.000, di contro in Germania sono 28.000 su 80 milioni di abitanti. Eccoci ora di fronte ad un'altra emergenza sociale e sanitaria. Alcuni studi ipotizzano un utilizzo quasi totale, in periodo di picco Covid-19, di letti di terapia intensiva nel nostro paese. Come ex anestesista-rianimatore mi sento emotivamente immedesimato e profondamente commosso da quanto i colleghi ospedalieri stanno vivendo.
A fronte di tragedie, disastri, epidemie/pandemie pregresse anche la medicina generale ha tentato di studiare strategie orientate al potenziamento del 1° livello assistenziale territoriale al fine di svolgere un effettivo filtro per le strutture di 2° livello e impedire gli intasamenti di questi servizi che vengono indicati in questo momento come la vera emergenza.
Un territorio ben attrezzato e rafforzato con i nuovi giovani mmg, preparatissimi dal punto di vista clinico-diagnostico, già inseriti nelle graduatorie regionali per la medicina generale e per la Continuità Assistenziale, adeguatamente addestrati avrebbe potuto/potrebbe far fronte in tempo reale all’emergenza in affiancamento ai mmg senior per visite a persone sospette di contagio, per eseguire tamponi, per seguire a domicilio i paucisintomatici o i così detti “stabilizzati” dimessi dalle terapie post-intensive, per somministrare eventuali terapie domiciliari innovative o per uso compassionevole pur continuando la quotidianità e l’assistenza territoriale a tutte le altre persone ammalate non di Covid-19.
In cambio di questo importantissimo servizio alla comunità sarebbe però necessario proporre ai giovani medici non solo una valorizzazione adatta ed incrementale della loro attività ma l’assicurazione di una strutturazione, pur sperimentale, dello strumento “affiancamento” e l’ideazione concreta di un sistema di reciprocazione che possa garantire ai giovani medici strutture territoriali adeguate, moderne e funzionali dove i professionisti possano elaborare, in autonomia e indipendenza, progetti assistenziali innovativi e flessibili in grado di rispondere anche a momenti emergenziali.
La pandemia ci impone un cambio di passo e castiga ogni risposta alle nuove esigenze globali (COVID-19 e non COVID-19) attuate con modalità o culture arretrate e protocollari/normative.
In questi giorni abbiamo avuto l’esempio emblematico di come i protocolli e le linee guida si modifichino di giorno in giorno a conferma del principio che il paradigma di riferimento è inevitabilmente bio-psico-sociale e che i macro fenomeni endemici strettamente collegati alla vita degli individui sono in grado di sovvertire algoritmi, protocolli, LG fino a ieri considerate verità immutabili.
La situazione attuale (non solo della Lombardia che per altro rappresenta un servizio di 2° livello eccellente) è una rappresentazione di quello che significa non essere stati in grado di riformare le cure primarie partendo da pilastri fondamentali validi per un paese come l’Italia.
Inoltre appare ora come sia stato dissennato ed insidioso il percorso che ha portato a chiudere un'infinità di ospedali della variegata periferia italiana per trasformare il servizio sanitario in qualcosa che avesse efficienza manageriale ed ottimizzazione ma che poi alla fine ha voluto a tutti i costi semplificare in un pensiero unico la complessità della vita reale.
Le tematiche e le argomentazioni relative ai piccoli ospedali sono applicabili e completamente sovrapponibili alla medicina generale. Gli obiettivi aziendali sono ogni anno raggiunti ma qualunque forma di governo o gestione piramidale, lontano dalla realtà, dai bisogni e dai professionisti potrà certo imporre programmi o obiettivi ma non riuscirà mai a comporre (cum ponere) progetti solidi e trasmissibili.
La relazione stretta tra professionisti e assistiti, esaltata da questa crisi, genera spontaneamente comportamenti collaborativi istintivi e responsabili, trova soluzioni efficaci, recupera la “calma” necessaria tra persone che si riconoscono e rispettano ciascuno con le proprie specifiche funzioni, doveri e diritti.
Quanta pietà scorre nelle vene dei professionisti e dei parenti quando, per ragioni di sicurezza, non c’è più la possibilità di visitare i propri cari ricoverati nemmeno in caso di dipartenza. Ora abbiamo bisogno di senso.
Certe calamità superano gli individui e governanti. Il clamore finirà. La società civile saprà allora imporre un nuovo welfare sanitario che ponga il bene comune come valore superiore?
Bruno Agnetti
CSPS (Centro Studi Programmazione Sanitaria)
FISMU (Federazione Italiana Sindacale dei Medici Uniti )
Regione Emilia-Romagna
17 marzo 2020
© Riproduzione riservata
Medico di famiglia o specialista?
Articolo a cura di Bruno Agnetti
Pubblicato su Quotidiano Sanità il 10 Novembre 2019

10 NOV - Gentile Direttore,
il Prof. Ivan Cavicchi ha affrontato la problematica scaturita dall’ipotesi di affidare al mmg una parte della “piccola” diagnostica. Questa pensata “Uovo di Colombo … incredibilmente banale” risulterebbe finanziata con 235,834 milioni di euro derivanti però dal maxi fondo per l’edilizia sanitaria oggi accreditata di 32 miliardi di euro.
Il finanziamento verrebbe trasferito alle Regioni che decideranno come applicare norme e incentivi. Il canovaccio rappresenta purtroppo una profezia auto-avverantesi “deja vu” in quanto la mancanza di una riforma complessiva e l’inconsistenza della cifra (circa 11 milioni per regione) non può che esitare in bilanci per nulla edificanti: esperienze locali imbarazzanti di diagnostica generalista; informatizzazione incompleta delle aggregazioni dove infermiere e segretarie non vengono rifornite di strumentazione e programmi; edilizia sanitaria tipo “Case della Salute” che creano gravi differenziazioni/disuguaglianze professionali e assistenziali sconcertanti; paletti e limitazioni di accesso a fondi con criteri detti “meritocratici” che alla fine favoriscono i soliti auto referenziati pochi noti; semplificazione grossolane atte ad offrire opportunità di business a qualche organizzazione cooperativistica non priva di conflitti di interessi.
La Medicina di Base di questi anni ha vissuto numerosi episodi sconfortanti collegati ad iniziative incentivanti che hanno mortificato dedizione e meritorietà. Se si frequenta una sala d’aspetto di un mmg ci si rende conto di come sia enorme l’afflusso di assistiti, la maggior parte anziani, con poli-patologie croniche e problematiche socio-sanitarie sempre più complesse, che considerano il medico di famiglia uno degli ultimi servizi di welfare sanitario gratuito e di libero accesso.
I dati dimostrano una attività professionale oltre al limite delle possibilità. In media possono essere servite circa 35 persone al giorno per medico: se il professionista opera in una medicina di gruppo, es.: composta da 5 medici, gli assistiti che accedono alla consultazione diventano in totale 175 al giorno, 875 la settimana e 3.500 in un mese ( 42.000 all’anno!).
Ha comunque ragioni da vendere il Prof. Cavicchi quando sostiene che una vera riforma, anche nella diagnostica generalista, deve prevedere alla base il concetto dell’integrazione/cooperazione multiprofessionale ma anche multidisciplinare e multisettoriale, unica modalità operativa che permette di affrontare seriamente le necessità assistenziali territoriali.
Con organizzazione in team di mmg di AP e di CA, specialisti territoriali ed ospedalieri, servizi, infermieri, assistenti sociali, società civile e volontariato, imprese generative … il processo diagnostico sarà veramente valido e “refertato”, produrrà appropriatezza prescrittiva e assistenziale, risparmio, riduzione dei ricoveri impropri e formazione/apprendimento radicato.
Ogni attore farà la propria parte senza inutili sovrapposizioni ed invasioni di campo. Più volte sono state indicate le road map da percorrere per affrontare in modo più strutturale ( paradigmi post-moderni e nuovi modelli di welfare con caratteristiche distintive a favore delle comunità) le note criticità diventate emergenze che si sommano quotidianamente ad ulteriori emergenze.
Sembrano però insormontabili le gravi impreparazioni istituzionali nell’ interpretare le vertiginose modifiche sociali e sanitarie in atto. Il Golem della medicina “amministrata” è un “iper-oggetto” che condiziona in modo unilaterale e stucchevole una gran parte delle scelte che sono sempre più scollegate (es.: conferenze socio sanitarie territoriali) dal bene comune e dalla complessità delle collettività. La contrazione spazio-temporale e la società in forte modificazione oltrepassa in velocità le istituzioni e genera “sua sponte” sperimentazioni autonome ed indipendenti dalle incertezze regressive delle istituzioni pubbliche : in alcune città come Milano, Brescia e nella stessa Bologna sono già nate forme di servizi di medicina generale o di base privatizzati !
Woncaè l'organizzazione internazionale dei medici di famiglia e ha titolo per definire cosa sia e cosa debba essere la medicina di base ( caratteristiche, competenze costitutive, aree di attività ed elementi fondanti). La medicina basata sull’esperienza, peculiarità del mmg, e sulle evidenze utilizza ovviamente la tecnologia ma anche storici metodi per formulare diagnosi e suggerire cure.
Queste modalità situazionali diventano fondamentali per favorire una copertura universale, per affrontare i rischi per la salute e per rafforzare i SSN soprattutto se si opera in team (G 20, Okayama, 2019) in quanto l’attività territoriale dei mmg è sempre più complessa.
E’ per questo che non servono approcci dilettantistici ma modelli (investimenti) veramente in grado di disegnare un riordino delle cure primarie (team) capace di sostituire vantaggiosamente il defunto welfare state.
Altri disegni pregressi annunciati come rivoluzionari per l’intera assistenza primaria hanno dato luogo a fallimenti professionali e assistenziali. In alcune regioni definite “esempi di eccellenza” la medicina generale di base è praticamente evaporata.
Maldestre e continue imitazioni (welfare aziendali) dell’originale (welfare di comunità) alla fine portano disuguaglianze, inappropriatezze ed incrementato della percezione di assenza del SSN e di inutilità delle istituzioni sanitarie regionali e locali.
Le strumentazioni tecnologicamente avanzate possono certamente permettere anche ai mmg di porre ipotesi diagnostiche (a volta generati anche automaticamente da sistemi esperti) e di formulare “pareri di primo livello” ma non referti specialistici!
Sarebbe oltremodo opportuno che tutto ciò venga regolato, secondo il principio del processo decisionale completamente affidato ai mmg, all’interno delle aggregazione (es.: AFT/NCP-UCCP ) in “favore dei colleghi” che richiedono questo tipo di aiuto in spirito di colleganza e reciprocazione garantendo così efficacia assistenziale di prossimità ed eliminazione di derive orientate alla creazione di ruoli/incarichi aziendali remunerati per i soliti pochi noti ben auto-referenziati.
Occorre comunque operare con molta prudenza considerati i dati relativi al carico di lavoro dei mmg e il pericolo che ulteriori incombenze riducano il tempo da dedicare ad attività olistiche e generalistiche (wonca) creando così paradossalmente liste d’attesa … in medicina generale !
Bruno Agnetti
CSPS (Centro Studi Programmazione Sanitaria)
FISMU (Federazione Italiana Sindacale dei Medici Uniti )
Regione Emilia-Romagna
10 novembre 2019
© Riproduzione riservata
Welfare di comunità e riordino delle cure primarie
Articolo a cura di Bruno Agnetti
Pubblicato su Quotidiano Sanità il 20 maggio 2019

20 MAG - Gentile Direttore,
il dibattito sulle modifiche dei paradigmi storici della professione coinvolge fatalmente anche i colleghi che si interessano di ri-organizzazione della medicina generale territoriale. Negli anni sono state pubblicate numerose ipotesi/proposte di “riordino” dell’attività medica di base anche “pronto uso” finalizzate soprattutto a ricomporre il distacco esistente tra le richieste di benessere delle persone e il sistema sanitario di offerta quanto mai superato. Il tempo, che pare essere galantuomo, ha dimostrato (Balduzzi 2012; Patto della Salute 2014) che fino ad ora non è emerso nessun ragno dal buco dei ragionamenti della retorica ufficiale (la struttura dell’ACN è ancora quella del 2005 !).
Questo è comunque il campo dove ci si trova a zappare: continuiamo quindi con ostinazione a perfezionare di volta in volta il “nostro” progetto di innovazione assistenziale territoriale pur visionario.
E’ stato ampiamente argomentato su come la medicina nel suo complesso sia una disciplina composita in continua evoluzioni.
Secondo il paradigma bio-psico-sociale la qualità della vita insieme alla personalizzazione delle cure (gestione della complessità) sono diventati i parametri più importanti per determinare una validità assistenziale e la medicina generale, ancora oggi, svolge, pur a fatica, un ruolo fondamentale nel gestire questi criteri nell’ambito della domanda di salute e dell’offerta di sanità.
Per permettere al mmg di ritornare ad essere il principale attore della salute pubblica territoriale occorre ri-ordinare l’assistenza primaria con una riforma strutturale e una completa revisione dell’ ACN, secondo i dettami dei principi Wonca e del paradigma del Welfare di Comunità .
Il “welfare di impresa” consente ai lavoratori di una azienda di beneficiare di una assistenza sanitaria (parziale e a volte contraddittoria) e sociale che non ha il carattere dell’universalità ma è limitata ai dipendenti di quel brand con conseguenti vantaggi nella crescita, nell’efficienza e nella produttività per l’azienda.
Il “welfare state”, termine ancora valido teoricamente, aveva inizialmente la caratteristica dell’universalità e assicurava gratuitamente a tutti i suoi cittadini cure mediche, scuola e assistenza sociale ma, alla fine, ha mostrato il suo limite causato dalla dipendenza finanziaria. Il welfare state pur essendo un sistema creato per garantire una equità sociale in fede di una crescita di capitali considerati in espansione continua è diventato invece inesorabilmente sempre più povero a causa di una crisi della crescita monetaria associata ad un incremento “esponenziale” delle spese sociali e sanitarie e ad un aumento solo “proporzionale” della ricchezza finanziaria (attualmente stagnante e recessiva).
Questo divario influisce direttamente sul “valore” dell’equità sociale e può causare conflitti ed insicurezza diffusa. Un sistema ideato per i poveri non riesce più a rispondere ai poveri.
Il “welfare di comunità” può arginare gli squilibri del welfare state e quelli del welfare aziendale. Il paradigma del welfare di comunità si basa soprattutto sull’economia reale ed è in grado di assicurare pace sociale e aumento del senso di sicurezza. Prevede un coinvolgimento dei vari stakeholder (portatori di interesse) di una comunità che cooperano ed intervengono direttamente e responsabilmente nel “processo decisionale” per la progettazione di servizi in favore di quella comunità.
La cooperazione o “sussidiarietà” caratteristica dell’operatività del welfare di comunità è di tipo “circolare” ed è finalizzata a migliorare la qualità della vita ( bene comune) dei cittadini di un determinato territorio. Le istituzione pubbliche non intervengono direttamente nel sistema e nel processo decisionale ma operano affinché i vari portatori di interesse di un territorio possano organizzarsi e caratterizzarsi per l’appartenenza. Nel welfare di comunità il ruolo delle istituzioni diventa esclusivamente di garanzia, tutela e vigilanza sui valori messi in campo e sulle finalità dichiarate.
In una raffigurazione che comprenda un ipotetico triangolo toccato ai suoi vertici da un cerchio che possa rappresentare la sussidiarietà circolare dovremmo immaginare un vertice occupato dalle istituzioni, un vertice rappresentato dalla società civile e l’ultimo vertice presidiato dalle imprese generative in grado di procurare i finanziamenti necessari ma anche concretezza. In questo disegno organizzativo le cure primarie occupano il ruolo di leadership dell’intero sistema in grado di gestire completamente, a livello territoriale, il “governo clinico”.
Secondo alcuni autori riuscire oggi a progettare una innovazione organizzativa dell’assistenza primaria territoriale efficace potrebbe avere la stessa importanza dell’invenzione di un farmaco che sia in grado di curare l’epatite o il cancro oppure potrebbe essere un evento paragonabile allo sbarco sulla luna.
Tutta la convenzione per la medicina generale va ripensata come “patto per un welfare di comunità” uscendo dall’ambiguità rappresentata dall’organizzazione in distretti che continuano a proporre di fatto una logica ospedaliera applicata al territorio e alla medicina generale quando bisogni espressi e non espressi sono fondamentalmente diversi.
Sono necessari anche luoghi dove medici e operatori possano ritrovare, grazie al nuovo paradigma/modello, le radici del loro mestiere (etica, cultura, formazione, deontologia, integrazione ecc.) e dove gli assistiti possano diventare protagonisti con i professionisti dei percorsi preventivi, di educazione sanitaria, di cura e riabilitazione. In queste strutture la tecnologia e l’antropologia possono marciare di pari passo per ritrovare il vero senso della clinica e dell’assistenza.
Il senso dei percorsi assistenziali è dato soprattutto dai “valori”. Oggi gli aspetti etici e deontologici, professionali e sociali non sono più barattabili con ambigui progetti economicistici che, come insegna quel galantuomo del tempo, non hanno poi negli anni risolto un granché. Se si opera per produrre valore si potrà pensare anche ad una crescita professionale, sociale ed economica in caso contrario si affonda o meglio affondano coloro che non hanno risorse economiche proprie ma questo irrimediabilmente innesca insicurezza e conflitto sociale.
Occorre però che tutti gli attori salgano convintamente sulla barca sicura dei “valori”così da trasformare un mare periglioso (globalizzazione incontrollata) in opportunità, sicurezza, convivenza civile e pace sociale (valorizzazione della democrazia?).
Bruno Agnetti
CSPS (Centro Studi Programmazione Sanitaria)
FISMU (Federazione Italiana Sindacale dei Medici Uniti )
Regione Emilia-Romagna
20 maggio 2019
© Riproduzione riservata