Sanità pubblica addio? Agnetti: “Come possiamo evitare di arrivare al punto di non ritorno?”
La sanità privata è ormai un sistema molto potente in tutte le regioni ed in tutte le provincie. E’ molto complesso pensare ad una sua revisione radicale. Sarebbe come affrontare le problematiche sorte con il finanziamento pubblico della Fiat ad iniziare dagli anni ’70 aggravato da fatto che, oggi, gli occupati nella così detta sanità privata sono molto superiori al numero dei dipendenti della Fiat e la diffusione logistica del privato è capillare in tutto il paese.
Molti colleghi erano lì, nei primi anni 80, quando la riforma sanitaria ( 833 del 23 dicembre 1978) iniziava il suo iter applicativo. Da allora si è passati dall’iniziale entusiasmo al disincanto rassegnato tanto che pensare a qualche cambiamento può apparire addirittura velleitario. Gli storici sanitari “boomer” sono passati dall’essere clinici attivi ed operativi a utenti se non pazienti. Mantengono tuttavia un patrimonio di conoscenze che li rende esperti perché “conoscitori dei fatti accaduti” sia nell’ambito dei professionisti delle cure che nell’area variegata degli assistiti.
Durante questo tribolato periodo numerosi medici e operatori sono stati quasi presi per mano dalle numerose pubblicazioni del Prof. Ivan Cavicchi che hanno così favorito formazione e approfondimenti in merito ai temi più critici della politica sanitaria italiana.
L’ultima fatica del Prof. Ivan Cavicchi ha nel titolo (Sanità Pubblica Addio) un termine definitivo, “addio” appunto.
Il sottotitolo riporta però una frase che tenta di individuare “la causa prima” che ha provocato la sconfortante rottura: il cinismo delle incapacità. A leggere il testo questa incapacità pare poter essere associabile ad una profonda ignoranza, soprattutto da parte dei decisori, sui fondamentali di una disciplina molto complessa come la medicina.
Nella controcopertina riemerge comunque lo spirito indomito del Prof. Cavicchi quando sostiene: “non è vero che sia impossibile o inconcepibile una sanità che funzioni, adeguata ai bisogni delle persone, giusta”.
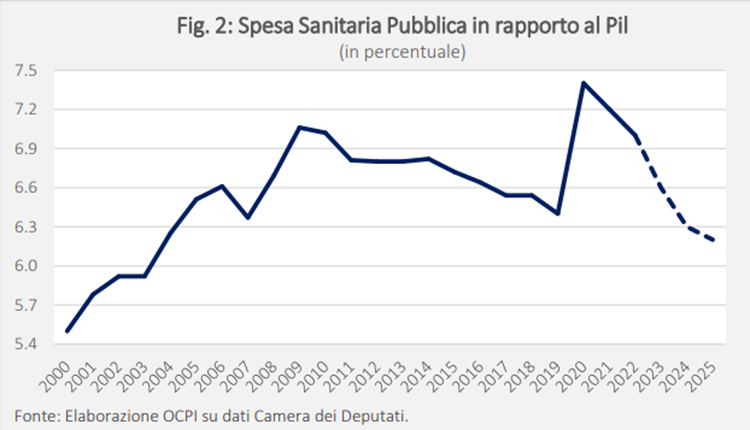
L’analisi inesorabile e a tutto campo presentata nel testo del Prof. Cavicchi è già più che bastevole. Sono state lette su QdS ulteriori riflessioni e studi generali colti e minuziosi. E’ superfluo quindi esporre altre considerazioni complessive affidando quindi questo compito ad una sola immagine.
In considerazione della esperienza accumulata nel tempo si farà soprattutto riferimento al capitolo 14 del libro del Prof. Cavicchi: Medicina Generale.
In effetti il Centro Studi Programmazione Sanitaria (CSPS) di cui il sottoscritto fa parte, si è dedicato, in questi anni, allo studio “operativo” e “di base” di quanto la Politica Sanitaria ha prodotto in merito all’organizzazione sanitaria territoriale (ACN, AIR, DM77, Metaprogetto, PNRR, delibere, intese, documentazioni, iniziative o coordinamenti ecc.).
L’attività della Medicina Generale, più correttamente, l’operatività dell’insieme degli attori che agiscono sulla scena delle Cure Primarie si svolge per la gran parte in modalità ”periferica” e di conseguenza sviluppa una cultura specifica di “confine” in quanto, a questo livello, avviene il contatto diretto con le persone, le loro peculiarità ed i loro bisogni espressi e non espressi. In questo ambito le richieste bio-psico-sociali sono molto forti.
Tuttavia è proprio a livello del territorio che si potrebbero intravedere interessanti spinte riformiste foriere di una nuova cultura sanitaria assistenziale, originale e specifica, spesso spontanea, che potrebbe affondare le proprie radici nelle integrazioni (co-operazioni) tra operatori professionali e cittadini (https://youtu.be/KtDb05WbtFI).
Il nuovo clima intellettuale riformista che originerebbe nel perimetro delle cure primarie sarebbe in grado di misurarsi con sistemi complessi rappresentati dal contesto (bisogni delle persone ed esigenze degli operatori). Si formerebbero così modelli di leadership riconosciuti che si pongono come punto di riferimento e di servizio per l’intera comunità di appartenenza.
La leadership di comunità si distinguerebbe non solo per la mancanza di strutture gerarchiche, per la flessibilità verso forme collettive o collegiali del modello, per la trasparenza e la capacità di mettersi in gioco; per la gestione serena della responsabilità condivisa; per il ruolo di testimonianza; per la valorizzazione della meritorietà ( criterio del merito) al posto della tanto decantata meritocrazia ( governo della meritocrazia), per la totale gratuità.
A tutt’oggi la “libera scelta” che caratterizza in modo unico la medicina generale e il medico di base (finché questo istituto verrà mantenuto) rappresenta una legittimazione quasi politica (non partitica) che facilità la co-operazione e la co-responsabilità tra sanitari e cittadini. Il prof. Cavicchi, nel suo scritto, liquida definitivamente il tema della dipendenza del mmg (“stupidaggine”).
Questa cultura riformista che da tempo si sta sviluppando silenziosamente a livello territoriale, resta sempre una constatazione inaspettata da parte delle Alte Dirigenze regionali e locali in quanto spesso la loro efficacia non coincide con i protocolli o con le normative istituzionali e le esigenze amministrative/economiche di controllo. Si tende quindi a scotomizzarla o riassorbirla in complicati sistemi burocratici che ne soffocano l’originalità innovativa.
Al chiacchiericcio che recentemente è nato intorno al PNRR (missione 6), alle Case della Comunità e agli Ospedali di Comunità partecipano troppi soggetti autoreferenziali (“che di base non hanno niente”). Non si considerano le esperienze che non siano perfettamente allineate ma si sommano stucchevoli esposizioni che poco hanno a che fare con gli operatori che svolgono la loro attività quotidianamente in prima linea. Nessuna iniziativa e nessun coordinamento è riuscito ancora a eguagliare quella “vera riforma” delle cure primarie rappresentata dalla storica delibera della Regione Emilia-Romagna sulle Case della Salute (GPG/2010/228) con la quale si normava la realizzazione di queste strutture.
La reale azione riformatrice riguardava solo la così detta casa della salute “Grande” in quanto ipotizzava la creazione in ogni quartiere o in ogni territorio di un complesso logistico-architettonico che potesse offrire un “contenuto” in grado di mettere a disposizione di una comunità l’intera gamma dei servizi territoriali sanitari, sociali, assistenziali, riabilitativi, di strutture intermedie, di assistenza diurna, di integrazione tra operatori e terzo settore.
Un reale servizio per i cittadini che avrebbe garantito anche la prossimità, la domiciliarità e la continuità delle cure. Le normative, i coordinamenti e le iniziative che si stanno muovendo intorno alla questione del PNRR sanitario restano tutt’ora una “mistificazione” che “non hanno niente a che fare con la comunità” (termine ormai inflazionato) e sono funzionali solo ad un ruolo prefettizio dei distretti che grazie alla narrazione collegata al PNRR tentano di recuperare una competenza da tempo evaporata.
Il fallimento dell’esperienza Case della Salute non è da attribuire a questioni economiche ma piuttosto al mancato coraggio di portare fino in fondo quel progetto che avrebbe potuto dare forma a quel clima intellettuale e culturale territoriale innovativo ed autonomo già ricordato ma poco controllabile a livello istituzionale.
Da questo punto di vista può essere molto istruttivo analizzare la Delibera GPG/2016/2253 della Regione Emilia-Romagna dove, probabilmente, può essere evidenziato un esempio plastico di contro-riforma estremamente contorto che nella pratica ha bloccato ogni possibile evoluzione innovativa delle Case della Salute “Grandi”.
L’esito negativo di questa stagione ha lasciato dietro sé profonde cicatrici individuabili in una aumentata sfiducia degli operatori nei confronti delle istituzioni e in un incremento delle differenziazioni (eufemismo) professionali ed assistenziali. Anche i recenti documenti che vanno per la maggiore dimostrano una intricata “assenza di pensiero”, la mancata semplificazione che offusca la trasparenza, un serpeggiante contro-riformismo, una evidente inapplicabilità delle norme operative (“il mmg segato in due per fare due mezzi medici”), soprattutto l’incapacità di comparazione con altri concetti e altre esperienze palesata dalla numerosa produzione “potestativa” di normative cogenti. (https://www.brunoagnetti.it/2022/05/17/cosa-fa-oggi-e-cosa-dovrebbe-fare-oggi-e-domani-il-medico-di-medicina-generale/ ).
Già nel lontano 27 giugno 2012 la stessa SISAC (Struttura Interregionale Sanitari Convenzionati ) evidenziava alcune criticità evidenziate nella stesura dei documenti ufficiali dove si confondono periodi temporali; difficoltà nella comprensione delle disposizioni; farraginosità, contraddittorietà, ambiguità… ma da allora a tutt’oggi non sembra che siano cambiate le cose.
Anche il fenomeno delle liste d’attesa e la regolamentazione amministrativa delle priorità (UBDP) desta qualche criticità e probabilmente deriva da una mancanza di fiducia istituzionale nei confronti dei professionisti. Un collega medico di base ha raccontato il seguente episodio: nel mese di gennaio 2023 ha diagnosticato ad un assistito occasionalmente una severa Insufficienza renale ( in relazione ai dati di laboratorio). Ha immediatamente provveduto a impostare una terapia adeguata associata a dieta e ad attività fisica.
Contestualmente ha provveduto personalmente, in considerazione del caso clinico, a prenotare una visita specialistica nefrologica urgente. L’appuntamento nel pubblico necessario anche per ufficializzare l’E.T. e poter ricevere i prodotti alimentari aproteici è stato fissato per metà maggio del 2023. Le liste d’attesa rappresentano la prima barriera all’accesso alle cure (quasi 4 milioni di cittadini hanno rinunciato alle cure nel 2022 e ancora nel 2023 pare che circa 2 milioni di persone siano senza medico di base).
Modelli e idee alternative per una vera riforma radicale delle Cure Primarie ve ne sono molte e lo stesso Prof. Cavicchi ne sintetizza alcune tra queste ( terza via):
- coerenza con i “valori” di riferimento ( è possibile elencarne alcuni: non maleficità, beneficienza, giustizia, autonomia, equità, qualità, trasparenza, sostenibilità, trasmissibilità, complessità, co-operazione, co-responsabilità collegiale…)
- “abolizione delle aziende” (invece che accorparle in mega-aziende) e ritornando ai consorzi per governare meglio la complessità dei malati spendendo molto meno.
- “modificazione del sistema retributivo” degli operatori puntando su gli esisti. Il sistema del governo clinico dovrebbe essere completamente scollegato da sistemi amministrativi/burocratici/economicistici; gli obiettivi verrebbero scelti, in accordo con le esigenze del SSN, anno per anno dagli stessi professionisti/operatori (clinici, assistenziali, organizzativi, relazionali, co-operativi…) incrementando così il senso di appartenenza e la condivisione delle responsabilità all’interno di una aggregazione professionale territoriale
- “produzione di salute” perché questo crea quella ricchezza in grado di bilanciare i costi della sanità.
- trasformazione del mmg in medico “autore” in grado di attuare una nuova prassi ( “opera”).
- rendere il mmg “azionista della sanità pubblica” affidandogli responsabilità dirette sul processo decisionale e sulla gestione del SSN
Come possiamo evitare di arrivare al punto di non ritorno?
La sanità privata è ormai un sistema molto potente in tutte le regioni ed in tutte le provincie. E’ molto complesso pensare ad una sua revisione radicale. Sarebbe come affrontare le problematiche sorte con il finanziamento pubblico della Fiat ad iniziare dagli anni ’70 aggravato da fatto che, oggi, gli occupati nella così detta sanità privata sono molto superiori al numero dei dipendenti della Fiat e la diffusione logistica del privato è capillare in tutto il paese. Vi sono precise responsabilità da attribuire ai decisori e alle forme di consociativismo. Alcune città dell’Emilia-Romagna, regione dove la narrazione ufficiale o i luoghi comuni porterebbero ad immaginare una maggiore diffusione del servizio sanitario pubblico, presentano una densità di strutture private sovrapponibile a quella della Lombardia.
Ciò che invece ha effettivamente condotto al capolinea di un binario morto sono stati i limiti culturali che si sono accumulati nel tempo e hanno interiorizzato un pensiero “privatocratico” generatosi proprio all’interno del Servizio Sanitario Pubblico. Da questa ”regressività” è verosimile che nessuna regione e nessuna azienda può chiamarsi fuori. E’ quindi impossibile uscire da questo flusso di torrente in piena per ricostruire una “titolarità del pubblico” con chi, in questi anni, ha coltivato un pensiero unico e debole così monotono e ripetitivo ( ossessivo?) da non permettere nemmeno un minimo di autocritica. Persistono infatti deliberazioni e narrazioni decontestualizzate ed antistoriche anche sul PNRR. Secondo la Corte dei Conti c’è un forte ritardo nella sua attuazione.
Le strutture in conto capitale sono progettate e deliberate senza mai coinvolgere nel processo decisionale (es.: sulla struttura/disegno architettonico) ex ante i professionisti che dovrebbero renderle efficienti ed anche efficaci. L’obiettivo delle aziende è molto orientata alla formazione “amministrata” degli operatori tanto che si prospetta una obbligatorietà fallimentare ( “il mmg segato in due per avere a disposizione due mezzi medici”!) per svolgere una parte del monte ore professionale tra le costruende Case della Comunità e gli ambulatori singoli o di proprietà.
Sembra che non esista la minima consapevolezza della realtà operativa quotidiana che impegna gli operatori territoriali ( mmg, altri sanitari, servizi…). Il rovinoso impianto orario ipotizzato dal DM 77 diventa impossibile da realizzare pena un ulteriore declassamento valoriale dell’assistenza di base. Il diritto alla salute come “meta-valore” in questo modo non viene rispettato.
Quale giudizio diamo delle nostre esperienze riformatrici e contro-riformatrici? A parte la già citata Riforma del 1978/ 833 le azioni riformatrici sembrano appartenere ad esperienze isolate e nascoste a causa di una qual diffidenza tra convenzionati innovativi e istituzioni. Chi riesce realizzare qualche aspetto creativo e riformatore, anche se non strutturato, desidera poter continuare ad operare silenziosamente per non rischiare di diventare oggetto di una invadenza amministrativa sapendo bene che l’esperienza pratica non potrà mai essere accolta così come viene applicata. Invece l’attività contro-riformatrice è molto attiva. E’ talmente pervasiva che nasce il sospetto che non vi sia nei decisori una piena consapevolezza di come le situazioni vengano ingarbugliate così da causare la lenta erosione della sanità pubblica. Anche la pandemia (già dimenticata) e la questione del PNRR sembrano aver prodotto ora un fastidioso ed estraneo rumore di fondo che distrae gli operatori dal compito di affrontare ogni giorno la “complessita’ del nostro tempo”.
Che giudizio diamo del nostro macroscopico anti riformismo? Inevitabilmente questa tendenza è molto forte, apparentemente inarrestabile. La globalizzazione (anche se attualmente potrebbe subire modificazioni profonde) e la finanza vincono sulla intelligibilità e sulle persone. La rassegnazione, l’individualismo, il singolarismo e il conseguente relativismo fa accettare, quasi passivamente, ogni forma di anti riformismo. Inoltre le logiche aziendali continuano ad essere concentrate su aspetti economicistici che vengono assunti come parametri meritocratici per distinguere i buoni dai cattivi clinici ( sic!).
Per quale ragione le cose in sanità restano saldamente invarianti? Le sovrastrutture di potere gerarchico non possono essere modificate. È noto a tutti che un bilancio regionale per un 70-80% interessa la sanità. È un potere enorme… qualche volta capita che incroci anche il bene comune. Il mercato, la governace, l’economicismo sono diventati sinonimo di equità, giustizia, universalità, libertà ed hanno uniformato sotto questo ombrello qualsiasi modello culturale. Il mercato rappresenta un potente impatto ma crea anche amnesie immediate. Le norme e le circolari devono avvicendarsi velocissimamente così sono in grado di catturano l’attenzione.
Non importa se sono riforme o contro riforme. Come la circolare della Sisac pare suggerire più i testi sono contradditori più creano infinite “chiacchiere”, finte attenzioni, spirali senza fine e giochi retorici. Ogni interpretazione è possibile. Quella che vince tuttavia è sempre la più forte. Che non significa che sia la più giusta.
Bruno Agnetti
CSPS (Centro Studi di Programmazione Sanitaria)
Leggi gli altri interventi al Forum: Cavicchi, L.Fassari, Palumbo, Turi, Quartini, Pizza, Morsiani, Trimarchi, Garattini e Nobili, Anelli, Giustini, Cavalli, Lomuti, Boccaforno, Tosini, Angelozzi.
05 aprile 2023
© Riproduzione riservata
Il Ssn è sempre più debole
Gentile Direttore,
pare che la sanità italiana abbia qualche problema a livello nazionale, regionale e locale. L’ipotesi per una riforma risolutiva cantata a suo tempo da Giorgio Gaber è draconiana e tende a eliminare ogni via di dialogo a causa dell’incapacità, da parte del potere decisionale, di formulare la minima autocritica.
Non si può però negare che da una parte il consociativismo e dall’altra una egoica interpretazione del termine “governance” abbia praticamente annullato ogni possibilità di confronto riformatore. Tra le numerose problematiche che si possono incontrare nella sanità un “dominio” particolare è rappresentato dalla medicina come sistema complesso.
C’è una complessità ontologica.
Il medico di medicina generale nel suo ruolo assistenziale, soprattutto quando come “clinico” è al letto del malato, deve poter sviluppare un processo cognitivo tale da “permettersi” un pensiero pacato e riflessivo che tenga conto della complessità della persona e della famiglia con cui si relaziona. L’eccessiva tecnologizzazione o specializzazione o burocratizzazione o maniacale ossessione per la medicina amministrata o raccolta ritualistica/tribale-idolatrica di dati da digitalizzare rischia di minare la capacità di affrontare i problemi del paziente in modo unitario e complesso.
La relazione tra medico impareggiabile e paziente che ha la possibilità di esercitare la libera scelta, risulta incommensurabile e non negoziabile: è uno dei diritti più importanti che le comunità dovrebbero difendere, se necessario, con concrete azioni sociali.
Vi sono esempi emblematici nei quali la burocrazia delle alte dirigenze si dimostra inadeguata. In questi casi l’approccio olistico e sistemico (la scienza della complessità) supera di molto in efficacia l’approccio amministrativo burocratico gerarchico considerato l’unica via riformatrice (in realtà ultima smisurata controriforma) dalle narrazioni contenute nell’ ACN, nel DM77, nel Metaprogetto…
C’è poi una complessità sociale.
L’intera sanità non andrebbe potenziata o riorganizzata o riordinata intorno ad evanescenti distretti o aziende o mega aziende (“di tendenza”) presentandole, ancora una volta, come solide piramidi gerarchiche quando invece traballano paurosamente in balia di mandati partitici/finanziari.
Nell’intervento su QdS del 5 dicembre 2022, forse come ultima spiaggia, si appoggiava convintamente la creazione di un “Comitato di salute pubblica” con l’obiettivo di formulare le basi epistemologiche e culturali di una riforma sostanziale della sanità pubblica. I criteri che dovrebbero possedere i pochi componenti la commissione risultano talmente distintivi che i nomi e cognomi, anche se formalmente non riportati, sono perfettamente individuabili.
Dopo l’iniziale fervore culturale, professionale e civile seguito all’istituzione del Servizio Sanitario Nazionale (L. 23/12/1978 n.833) sono subito iniziate le bordate burocratiche amministrative che anno dopo anno, decreto dopo decreto, normativa dopo normativa hanno creato un “corpus iuris” blindato, autoreferenziale e autoprotettivo ( per le istituzioni sanitarie) abbandonando così, via via, l’anima strutturale e la base culturale contenuta negli ideali e nelle mission della legge 833.
Il così detto “secolo breve” non è quindi effettivamente mai terminato in sanità in quanto la struttura cognitiva delle alte dirigenze regionali e locali sono rimaste tipicamente novecentesche.
Le scosse telluriche procurate dal Covid non hanno minimamente influito sulla consapevolezza di addivenire ad una riforma epocale. Per il PNRR sono stati elaborati affannosamente, (come se non fossero mai esistiti pianificazioni o programmazioni sul medio/lungo periodo) obiettivi e progetti spesso in conto capitale, totalmente scollegati dal contesto.
Avere assicurato il contributo economico dell’Unione Europea non risolve le principali questioni paradigmatiche della sanità. I documenti ufficiali diffusi recentemente sembrano vantare l’ambizione di aver prodotto fondamentali innovazioni. La loro lettura crea invece notevole imbarazzo. I testi sembrano miscugli di concetti o idee, furtivamente recuperati da agili “copia ed incolla”.
Emerge da tutto ciò un servizio sanitario pubblico culturalmente molto indebolito testimone di dis-valori (relativismo e secolarismo) provenienti dalle modalità operative/gestionali del potere decisionale e forse inconsapevolmente assorbiti dalle nuove generazioni di professionisti. I medici storici (es.: i baby boomer) in procinto di passare in massa alla pensione hanno sperimentato gradualmente il passaggio dalle mute al SSN, dal telefono fisso al cellulare, dalla penna al computer, da una visione della pratica professionale paternalistica a quella bio-psico-sociale per atterrare a volte, in questi ultimi vent’anni, ad una cultura del così detto pensiero unico e debole.
I giovani professionisti di oggi si trovano in una situazione sociale e relazionale completamente nuova dove il malessere o la conflittualità è inter-generazionale perché all’interno della professione convivono i baby boomer ma anche medici digitali nativi e dove visioni, missioni, cultura, genere, obiettivi, Intelligenze Artificiali IA e modalità operative sono cognitivamente completamente diverse.
Mentre si iniziano a vedere i primi cantieri per le “Case della Comunità” sorge spontanea una domande: dove sono finite le tanto decantate co-operazioni ex ante con i professionisti e con il terzo settore? “Dura lex, sed lex”: non vi sono infatti attualmente (salvo sorprese) reali possibilità di modificare nulla.
La disillusione è dilagante. L’ennesima controriforma in atto è riuscita nell’intento di fare apparire molto più trasparenti ed efficienti le organizzazioni professionali autonome-cooperativistiche “profit” a fronte della confusione imperante nel servizio pubblico sempre più impegnato a gestire il potere per il potere.
Inoltre dall’inizio del periodo pandemico dilaga la “moda” delle reiterate danze tra nomine (regionali-aziendali) che si sovrappongono ai commissariamenti e questi ai sub commissariamenti per poi ricominciare da capo. E’ facile così perdere il conto sulle posizioni decisionali di chi fa che cosa…
Bruno Agnetti
CSPS (Centro Studi Programmazione Sanitaria)
10 gennaio 2023
© Riproduzione riservata
Le case della comunità nei quartieri, una scelta in ritardo di anni
22 FEB - Gentile Direttore,
Sul filo di lana del traguardo della consiliatura posso manifestare una malcelata soddisfazione per il fatto che almeno è emersa "ufficialmente" una qualche "sensibilità" su temi direttamente coinvolti all’assistenza sanitaria territoriale avvenuta con la presentazione della delibera della Giunta comunale nella quale si esprime parere favorevole sul sistema strutturale delle così dette Case della Salute (oggi più propriamente definite Case della Comunità) di via XXIV Maggio (quartiere Lubiana) e di via Verona (quartiere San Leonardo).
Null’altro che una "sensibilità" forse nemmeno genuina ma dettata dalla necessità di presentare qualche progetto al fine di racimolare in fretta e furia quel che resterà del Pnrr.
Attualmente le due denominazioni (Case della Salute/Case della Comunità) possono essere considerate concettualmente sovrapponibili come funzioni e obiettivi professionali e assistenziali anche se è probabile che nei prossimi anni possano essere declinate operatività e integrazioni diversificate in relazione agli sviluppi culturali e normativi in atto (Pnrr, contratti nazionali, accordi regionali e locali, approfondimenti e interpretazioni pubblicati da numerosi commentatori nazionali e locali).
Credo a questo punto di poter dare un significato parzialmente positivo al mio mandato amministrativo, considerato che l’obiettivo principale , quello di portare all’interno dell’Amministrazione comunale una attenzione politica alla situazione locale sanitaria periferica, ha causato tuttavia indirettamente una reazione.
Non sono sicuro ma senz’altro la delibera, che arriva con un ritardo di numerosi anni tanto da rendere già obsolete le disposizioni assunte, sarà scaturita da una approfondita analisi dei bisogni e delle necessità assistenziali e professionali dei quartieri e che saranno stati evasi i necessari confronti e dibattimenti con le comunità e con i professionisti interessati.
Grazie a questi numerosi scambi di vedute saranno stati presi in considerazione gli effettivi bisogni logistico/architettonici, assistenziali e professionali valutando anche quanto elaborato dalla letteratura di settore in questi anni che considera la multifunzionalità e la gradevolezza degli ambienti metafora della guarigione e del benessere.
Come emerge da numerosi resoconti, la vita della singole comunità non richiede la collocazione nei quartieri di poliambulatori ma di strutture in grado di rispondere alle necessità di una società moderna, attiva, con specificità identitarie e la peculiarità diffusa all’incremento delle cronicità ma anche di soggetti appartenenti alla così detta terza e quarta età tuttavia in buona salute, età che non può però essere risolta dal paradigma della città in 15 minuti.
Diversi commentatori hanno evidenziato come siano fondamentali le cooperazioni tra il sociale (inteso come servizi istituzionali ma anche come società civile organizzata) e il sanitario e come l’attività riabilitativa "continuativa" neuro-motorio e cognitivo-psicologico possa essere indispensabile anche per fasce di popolazione più giovane.
A tempo scaduto emerge l’urgente necessità di realizzare gli ospedali di comunità con mansioni anche di hospice (secondo quanto ricordato dal British Medical Journal) che, come dice la parola, per essere tale, cioè per essere Ospedale di Comunità, deve essere inserito proprio nella comunità stessa e nella struttura (Casa della Salute/Casa della Comunità) nella quale si realizza l’integrazione multiprofessionale (medicina generale, 118, continuità assistenziale), multidisciplinare (sanitaria, specialistica, diagnostica), multisettoriale (amministrativo, di volontariato e di terzo settore), relazionale (partecipazione della comunità di riferimento).
Tuttavia la lettura della delibera lascia numerose questioni in sospeso e non affrontate tanto da apparire inadeguata alle finalità che apparentemente sembra indicare.
Già sono passati molti anni dalla formulazione dei propositi contenuti nel testo del provvedimento e forse ne trascorreranno molti altri che potrebbero cambiare visioni, missioni e amministrazioni.
Al momento sembrano affiorare alcune criticità in merito alla condivisione con la popolazione, al confronto con la letteratura di settore, alla realizzazione degli spazi e delle funzioni tra le due Case della Salute/Case della Comunità citate nella delibera.
La mancanza di una visione ambiziosa, contestuale e allacciata alla realtà attuale continua la tradizione dell’opinione tendente al massimo ribasso (conto capitale e organizzazione corrente) inversamente a quello che dovrebbe essere il massimo rialzo (della qualità professionale e assistenziale).
Il concetto di visione ambiziosa (se non ora quando?) viene assimilata da alcuni come un pensiero puerile indegno di essere preso in considerazione e per questo manipolato in senso denigratorio. Manca la cultura del bene comune.
Tutto ciò non ha permesso un cambio di passo e trascina con sé le note criticità sanitarie (l’Ausl è commissariata da quasi due anni senza che nessun dirigente sanitario o responsabile amministrativo comunale abbia spiegato alla popolazione il perché) che continuano a condizionare questa città dando origine a quartieri e cittadini di serie A e serie B così come vi sono professionisti sanitari di serie A e B (manca una programmazione sanitaria territoriale locale efficace per le giovani generazioni di professionisti) e così tra gli stessi dirigenti sembrano esserci quelli di serie A e quelli di serie B.
Sembra proprio che Parma debba giocare "così così" sempre in serie B. Infatti, quale beneficio è arrivato in città grazie al commissariamento misterioso dell’azienda sanitaria locale?
Oggi le malattie improvvise incidono di meno sul complesso assistenziale e professionale delle patologie di lunga durata, quelle che rientrano nel termine cronicità.
Già è stato detto che molte persone della terza e quarta sono senili ma fondamentalmente sane. Quelli che si ammalano spesso non guariscono, si cronicizzano e quindi è assolutamente necessario pianificare con abilità e intelligenza una innovazione del territorio affinché riesca ad affrontare la presa in carico della fragilità (termine generale che contiene numerose forme di malattie o disagi) nella piena consapevolezza che affrontare le problematiche non significa trovare risposte universali.
Occorre ripensare e abolire gli ambiti territoriale e permettere ai giovani medici del territorio di formare gruppi omogenei, affiatati, numerosi e con uno specifico progetto assistenziale autogenerato che siano in grado di assumersi in carico un territorio di riferimento.
Una medicina basata solo sulle evidenze scientifiche non è in grado di affrontare la complessità sociale e sanitaria che non è mai lineare, protocollare, algoritmica, normativa, economicistica.
Occorre innovare e costruire un nuovo sapere fondato sui valori, sulla cultura, sull’esperienza, sull’etica, sul bello e sull’arte. Questo sapere deve essere autonomo, solido, costruito dalla comunità e realmente trasmissibile alle nuove generazioni di professionisti. Per molto tempo abbiamo pensato che la scienza potesse dare risposte appaganti ma ora comprendiamo che occorre tornare all’umanesimo. Covid docet.
Le comunità, insieme ai loro professionisti di riferimento, possono modificare il rapporto con la cura, la salute e il benessere. L’emergenza, lo scientismo, il vitalismo hanno rischiato di trasformare la cura il un oggetto di mercato.
Nella realtà il prendersi cura è un processo, un susseguirsi di momenti che si seguono nel tempo l’uno dopo l’altro e che si fondano non sulla guarigione (cosa significa guarire?) ma sulla relazione tra professionisti e persone che chiedono l’aiuto, familiari, colleghi, comunità…questi interessi uniti e basati sull’umanesimo possono, forse, incidere sull’attuale cultura regressiva delle istituzioni sanitarie e delle amministrazioni politiche.
Bruno Agnetti
Centro Studi Programmazione Sanitaria (CSPS) di Comunità Solidale Parma ODV
22 febbraio 2022
© Riproduzione riservata