La professione medica è ancora in grado di riprendere in mano il proprio destino
Gentile Direttore,
ancora una volta Ivan Cavicchi con il suo nuovo instant book (Medico vs cittadini, un conflitto da risolvere, Castelvecchi, 2024) ha regalato una profonda riflessione che parte dalla controversia della “colpa professionale medica” ed arriva ad affrontare un tema filosofico, etico, sociale semplicemente enorme.
Il professore e collega ha pensato di giocare d’anticipo senza aspettare la conclusione dei lavori della Commissione d’Ippolito costituita, ad hoc, dal Ministero di Giustizia con l’obiettivo di segnalare possibili errori e contraddizioni che potrebbero, se non rivisti, rendere la categoria e i cittadini “prigionieri di leggi sbagliate” difficilmente poi modificabili.
Già il titolo del libro pone un tema etico complesso: tutti i medici sono cittadini ma non tutti i cittadini sono medici: in una situazione di questo tipo chi riveste un ruolo sociale e professionale particolare? Come si può costruire o formare, oggi, una relazione pattizia medici e cittadini? Chi può svolgere la funzione educativa/pedagogica e quella di testimone del “contratto sociale”? Chi riconosce chi? Come può essere costruito un adeguato e contestuale rispetto reciproco?
Sono quindi in gioco “un mondo” di valori essenziali. Sia sufficiente, in questa sede, pensare a cosa capita quotidianamente nella realtà assistenziale: nelle cure palliative portate al letto del malato, al suo domicilio dal mmg che, proprio per il contratto sociale “immateriale”, l’assistito “elegge” come giusto, libero, veritiero, valido e in grado di assisterlo negli ultimi momenti. La situazione è incommensurabilmente diversa da un banale contratto d’opera, se non altro, perché si ha a che fare con il mistero della vita e della sua conclusione. Ha poca importanza, alla fine, la tecnologia o le altre competenze scientifiche. Ciò che è veramente richiesto è una avvolgente abilità relazionale (infatti il mmg è considerato il palliativista di riferimento per il proprio assistito).
Forse una attualizzazione degli storici criteri relativi alla “colpa” professionale (imperizia, imprudenza, negligenza) potrebbero essere più che sufficienti per poter archiviare o attivare le sanzioni, in tempi brevissimi. L’errore umano è sempre possibile a fronte di una realtà ancora sconosciuta nella sua essenza (la vita), che alcuni considerano sacra, e forse è anche corretto che chi deve prendere decisioni tenga conto di questo aspetto.
Non è compito della Commissione Ministeriale indicare le strategie per ridurre la conflittualità però, la stessa Commissione, potrebbe avventurarsi in qualche sapiente suggerimento. Se la problematica di fondo è la formazione generale dei professionisti affinché siano in grado di leggere le modifiche sociali e di ridurre di conseguenza i contrasti, quante cose devono cambiare per impostare ciò che sarebbe necessario? Che valore culturale e di maturazione professionale possono apprendere gli studenti di medicina sottoposti, per gli esami, a test scritti pieni di trucchetti e tranelli più che di una vera valutazione della maturità professionale in crescita? Che rapporto possono avere i futuri medici con il sociale o con il sapere se tutto viene ridotto ad un perfido e narcisistico superenalotto?
Siamo certi che non siano ormai fondamentali, durante il corso di laurea, più esami di psicologia, filosofia, etica, sociologia, antropologia, accorpando eventualmente, qualche esame che tende a ripetere ciò che è appena stato fatto al liceo?
Anche le istituzioni locali e regionali, seguite pedissequamente dai loro accoliti, hanno palesato una incapacità culturale assordante. E’ stato fatto di tutto per fare sprofondare la professione così che il rapporto professione-cittadini è diventato di fatto inagibile.
Il riconoscimento reciproco (patto sociale) resta fondamentale se i due “giocatori” in campo (medici e cittadini), non vogliono perdere.
Il tempo che stiamo vivendo potrebbe essere sintetizzato da alcune parole chiave: modernismo, postmodernismo (quarta rivoluzione), trans-umanesimo, post-umanesimo, consumismo, globalizzazione, neoliberalismo. Una bella complessità. Nemmeno il Covid è riuscito a stimolare pratiche di cambiamento radicale. In ogni caso i movimenti filosofici citati e l’inarrestabile avanzamento tecnologico obbligherà la professione a profonde modificazioni che la regressività di DM77, ACN, Regioni e Aziende non sono nemmeno in grado di immaginare (“cinismo dell’incapacità”). La “quarta rivoluzione” se non sarà gestita con intelligenza ed umanità darà valore non tanto ai professionisti ma ai contratti d’opera, ai formulari, alle procedure, agli algoritmi prescrittivi, ai nomenclatori, ai tariffari… ma dove sarà il medico amico sincero e disinteressato nei momenti importanti della vita? Alcune teorizzazioni del post umanesimo ipotizzano la definitiva scomparsa dei dualismi così che in un mondo di cyborg non ci sarà più posto (bisogno) per medici e cittadini e nemmeno per l’umanità.
La medicina generale può ancora diventare un valido strumento per ridurre la conflittualità sociale in ambito sanitario. Infatti nelle piccole comunità, ancora oggi, riesce a dare un senso alle cose fondando l’agire professionale sul contratto sociale “olistico". La scelta fiduciaria favorisce una azione educativa e formativa che permette di far fronte al dott. Google, ai robot, ai totem, all’assalto dei “malatisti” esperti in scorciatoie per il PS e per la specialistica/diagnostica.
Anni di discredito da parte delle aziende e delle regioni nei confronti delle competenze diagnostiche, terapeutiche, riabilitative dei mmg non poteva che portare tutti al punto in cui ci si trova. Il relativismo e l’economicismo hanno desertificato l’ambito dei valori ma il medico, se vuole, ha la sensibilità per ritornare a riconoscere il dolore umano (e il proprio) e ad ascoltare la sofferenza (che è l’elaborazione mentale del dolore). Questo anche se la società è imbibita di ansia, non riesce più a rallentare, l’amigdala è iperfunzionante mentre la corteccia prefrontale, razionale, è inibita. Le persone non sono più abituate ad affrontare certi temi che la tradizione aveva comunque inserito e mantenuto anche nel periodo della modernità e della postmodernità (il fine vita, la malattia, il dolore, la sofferenza, l’ansia). Il medico è ancora in grado di riprendere in mano il proprio destino e quello della professione perché la cura e il prendersi cura non rientrano solo nei diritti politici ma è l’espressione di una questione ontologica (medicina scienza coraggiosa e impareggiabile).
Bruno Agnetti
Centro Studi Programmazione Sanitaria (CSPS) di Comunità Solidale Parma ODV
06 marzo 2024
© Riproduzione riservata
Sanità pubblica addio? Agnetti: “Come possiamo evitare di arrivare al punto di non ritorno?”
La sanità privata è ormai un sistema molto potente in tutte le regioni ed in tutte le provincie. E’ molto complesso pensare ad una sua revisione radicale. Sarebbe come affrontare le problematiche sorte con il finanziamento pubblico della Fiat ad iniziare dagli anni ’70 aggravato da fatto che, oggi, gli occupati nella così detta sanità privata sono molto superiori al numero dei dipendenti della Fiat e la diffusione logistica del privato è capillare in tutto il paese.
Molti colleghi erano lì, nei primi anni 80, quando la riforma sanitaria ( 833 del 23 dicembre 1978) iniziava il suo iter applicativo. Da allora si è passati dall’iniziale entusiasmo al disincanto rassegnato tanto che pensare a qualche cambiamento può apparire addirittura velleitario. Gli storici sanitari “boomer” sono passati dall’essere clinici attivi ed operativi a utenti se non pazienti. Mantengono tuttavia un patrimonio di conoscenze che li rende esperti perché “conoscitori dei fatti accaduti” sia nell’ambito dei professionisti delle cure che nell’area variegata degli assistiti.
Durante questo tribolato periodo numerosi medici e operatori sono stati quasi presi per mano dalle numerose pubblicazioni del Prof. Ivan Cavicchi che hanno così favorito formazione e approfondimenti in merito ai temi più critici della politica sanitaria italiana.
L’ultima fatica del Prof. Ivan Cavicchi ha nel titolo (Sanità Pubblica Addio) un termine definitivo, “addio” appunto.
Il sottotitolo riporta però una frase che tenta di individuare “la causa prima” che ha provocato la sconfortante rottura: il cinismo delle incapacità. A leggere il testo questa incapacità pare poter essere associabile ad una profonda ignoranza, soprattutto da parte dei decisori, sui fondamentali di una disciplina molto complessa come la medicina.
Nella controcopertina riemerge comunque lo spirito indomito del Prof. Cavicchi quando sostiene: “non è vero che sia impossibile o inconcepibile una sanità che funzioni, adeguata ai bisogni delle persone, giusta”.
L’analisi inesorabile e a tutto campo presentata nel testo del Prof. Cavicchi è già più che bastevole. Sono state lette su QdS ulteriori riflessioni e studi generali colti e minuziosi. E’ superfluo quindi esporre altre considerazioni complessive affidando quindi questo compito ad una sola immagine.
In considerazione della esperienza accumulata nel tempo si farà soprattutto riferimento al capitolo 14 del libro del Prof. Cavicchi: Medicina Generale.
In effetti il Centro Studi Programmazione Sanitaria (CSPS) di cui il sottoscritto fa parte, si è dedicato, in questi anni, allo studio “operativo” e “di base” di quanto la Politica Sanitaria ha prodotto in merito all’organizzazione sanitaria territoriale (ACN, AIR, DM77, Metaprogetto, PNRR, delibere, intese, documentazioni, iniziative o coordinamenti ecc.).
L’attività della Medicina Generale, più correttamente, l’operatività dell’insieme degli attori che agiscono sulla scena delle Cure Primarie si svolge per la gran parte in modalità ”periferica” e di conseguenza sviluppa una cultura specifica di “confine” in quanto, a questo livello, avviene il contatto diretto con le persone, le loro peculiarità ed i loro bisogni espressi e non espressi. In questo ambito le richieste bio-psico-sociali sono molto forti.
Tuttavia è proprio a livello del territorio che si potrebbero intravedere interessanti spinte riformiste foriere di una nuova cultura sanitaria assistenziale, originale e specifica, spesso spontanea, che potrebbe affondare le proprie radici nelle integrazioni (co-operazioni) tra operatori professionali e cittadini (https://youtu.be/KtDb05WbtFI).
Il nuovo clima intellettuale riformista che originerebbe nel perimetro delle cure primarie sarebbe in grado di misurarsi con sistemi complessi rappresentati dal contesto (bisogni delle persone ed esigenze degli operatori). Si formerebbero così modelli di leadership riconosciuti che si pongono come punto di riferimento e di servizio per l’intera comunità di appartenenza.
La leadership di comunità si distinguerebbe non solo per la mancanza di strutture gerarchiche, per la flessibilità verso forme collettive o collegiali del modello, per la trasparenza e la capacità di mettersi in gioco; per la gestione serena della responsabilità condivisa; per il ruolo di testimonianza; per la valorizzazione della meritorietà ( criterio del merito) al posto della tanto decantata meritocrazia ( governo della meritocrazia), per la totale gratuità.
A tutt’oggi la “libera scelta” che caratterizza in modo unico la medicina generale e il medico di base (finché questo istituto verrà mantenuto) rappresenta una legittimazione quasi politica (non partitica) che facilità la co-operazione e la co-responsabilità tra sanitari e cittadini. Il prof. Cavicchi, nel suo scritto, liquida definitivamente il tema della dipendenza del mmg (“stupidaggine”).
Questa cultura riformista che da tempo si sta sviluppando silenziosamente a livello territoriale, resta sempre una constatazione inaspettata da parte delle Alte Dirigenze regionali e locali in quanto spesso la loro efficacia non coincide con i protocolli o con le normative istituzionali e le esigenze amministrative/economiche di controllo. Si tende quindi a scotomizzarla o riassorbirla in complicati sistemi burocratici che ne soffocano l’originalità innovativa.
Al chiacchiericcio che recentemente è nato intorno al PNRR (missione 6), alle Case della Comunità e agli Ospedali di Comunità partecipano troppi soggetti autoreferenziali (“che di base non hanno niente”). Non si considerano le esperienze che non siano perfettamente allineate ma si sommano stucchevoli esposizioni che poco hanno a che fare con gli operatori che svolgono la loro attività quotidianamente in prima linea. Nessuna iniziativa e nessun coordinamento è riuscito ancora a eguagliare quella “vera riforma” delle cure primarie rappresentata dalla storica delibera della Regione Emilia-Romagna sulle Case della Salute (GPG/2010/228) con la quale si normava la realizzazione di queste strutture.
La reale azione riformatrice riguardava solo la così detta casa della salute “Grande” in quanto ipotizzava la creazione in ogni quartiere o in ogni territorio di un complesso logistico-architettonico che potesse offrire un “contenuto” in grado di mettere a disposizione di una comunità l’intera gamma dei servizi territoriali sanitari, sociali, assistenziali, riabilitativi, di strutture intermedie, di assistenza diurna, di integrazione tra operatori e terzo settore.
Un reale servizio per i cittadini che avrebbe garantito anche la prossimità, la domiciliarità e la continuità delle cure. Le normative, i coordinamenti e le iniziative che si stanno muovendo intorno alla questione del PNRR sanitario restano tutt’ora una “mistificazione” che “non hanno niente a che fare con la comunità” (termine ormai inflazionato) e sono funzionali solo ad un ruolo prefettizio dei distretti che grazie alla narrazione collegata al PNRR tentano di recuperare una competenza da tempo evaporata.
Il fallimento dell’esperienza Case della Salute non è da attribuire a questioni economiche ma piuttosto al mancato coraggio di portare fino in fondo quel progetto che avrebbe potuto dare forma a quel clima intellettuale e culturale territoriale innovativo ed autonomo già ricordato ma poco controllabile a livello istituzionale.
Da questo punto di vista può essere molto istruttivo analizzare la Delibera GPG/2016/2253 della Regione Emilia-Romagna dove, probabilmente, può essere evidenziato un esempio plastico di contro-riforma estremamente contorto che nella pratica ha bloccato ogni possibile evoluzione innovativa delle Case della Salute “Grandi”.
L’esito negativo di questa stagione ha lasciato dietro sé profonde cicatrici individuabili in una aumentata sfiducia degli operatori nei confronti delle istituzioni e in un incremento delle differenziazioni (eufemismo) professionali ed assistenziali. Anche i recenti documenti che vanno per la maggiore dimostrano una intricata “assenza di pensiero”, la mancata semplificazione che offusca la trasparenza, un serpeggiante contro-riformismo, una evidente inapplicabilità delle norme operative (“il mmg segato in due per fare due mezzi medici”), soprattutto l’incapacità di comparazione con altri concetti e altre esperienze palesata dalla numerosa produzione “potestativa” di normative cogenti. (https://www.brunoagnetti.it/2022/05/17/cosa-fa-oggi-e-cosa-dovrebbe-fare-oggi-e-domani-il-medico-di-medicina-generale/ ).
Già nel lontano 27 giugno 2012 la stessa SISAC (Struttura Interregionale Sanitari Convenzionati ) evidenziava alcune criticità evidenziate nella stesura dei documenti ufficiali dove si confondono periodi temporali; difficoltà nella comprensione delle disposizioni; farraginosità, contraddittorietà, ambiguità… ma da allora a tutt’oggi non sembra che siano cambiate le cose.
Anche il fenomeno delle liste d’attesa e la regolamentazione amministrativa delle priorità (UBDP) desta qualche criticità e probabilmente deriva da una mancanza di fiducia istituzionale nei confronti dei professionisti. Un collega medico di base ha raccontato il seguente episodio: nel mese di gennaio 2023 ha diagnosticato ad un assistito occasionalmente una severa Insufficienza renale ( in relazione ai dati di laboratorio). Ha immediatamente provveduto a impostare una terapia adeguata associata a dieta e ad attività fisica.
Contestualmente ha provveduto personalmente, in considerazione del caso clinico, a prenotare una visita specialistica nefrologica urgente. L’appuntamento nel pubblico necessario anche per ufficializzare l’E.T. e poter ricevere i prodotti alimentari aproteici è stato fissato per metà maggio del 2023. Le liste d’attesa rappresentano la prima barriera all’accesso alle cure (quasi 4 milioni di cittadini hanno rinunciato alle cure nel 2022 e ancora nel 2023 pare che circa 2 milioni di persone siano senza medico di base).
Modelli e idee alternative per una vera riforma radicale delle Cure Primarie ve ne sono molte e lo stesso Prof. Cavicchi ne sintetizza alcune tra queste ( terza via):
- coerenza con i “valori” di riferimento ( è possibile elencarne alcuni: non maleficità, beneficienza, giustizia, autonomia, equità, qualità, trasparenza, sostenibilità, trasmissibilità, complessità, co-operazione, co-responsabilità collegiale…)
- “abolizione delle aziende” (invece che accorparle in mega-aziende) e ritornando ai consorzi per governare meglio la complessità dei malati spendendo molto meno.
- “modificazione del sistema retributivo” degli operatori puntando su gli esisti. Il sistema del governo clinico dovrebbe essere completamente scollegato da sistemi amministrativi/burocratici/economicistici; gli obiettivi verrebbero scelti, in accordo con le esigenze del SSN, anno per anno dagli stessi professionisti/operatori (clinici, assistenziali, organizzativi, relazionali, co-operativi…) incrementando così il senso di appartenenza e la condivisione delle responsabilità all’interno di una aggregazione professionale territoriale
- “produzione di salute” perché questo crea quella ricchezza in grado di bilanciare i costi della sanità.
- trasformazione del mmg in medico “autore” in grado di attuare una nuova prassi ( “opera”).
- rendere il mmg “azionista della sanità pubblica” affidandogli responsabilità dirette sul processo decisionale e sulla gestione del SSN
Come possiamo evitare di arrivare al punto di non ritorno?
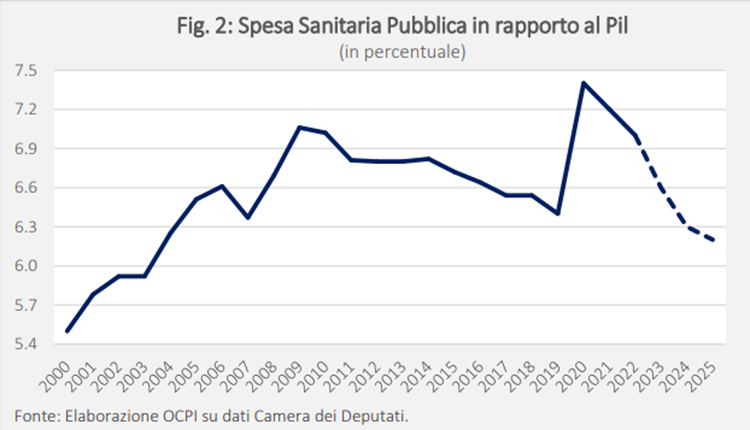
La sanità privata è ormai un sistema molto potente in tutte le regioni ed in tutte le provincie. E’ molto complesso pensare ad una sua revisione radicale. Sarebbe come affrontare le problematiche sorte con il finanziamento pubblico della Fiat ad iniziare dagli anni ’70 aggravato da fatto che, oggi, gli occupati nella così detta sanità privata sono molto superiori al numero dei dipendenti della Fiat e la diffusione logistica del privato è capillare in tutto il paese. Vi sono precise responsabilità da attribuire ai decisori e alle forme di consociativismo. Alcune città dell’Emilia-Romagna, regione dove la narrazione ufficiale o i luoghi comuni porterebbero ad immaginare una maggiore diffusione del servizio sanitario pubblico, presentano una densità di strutture private sovrapponibile a quella della Lombardia.
Ciò che invece ha effettivamente condotto al capolinea di un binario morto sono stati i limiti culturali che si sono accumulati nel tempo e hanno interiorizzato un pensiero “privatocratico” generatosi proprio all’interno del Servizio Sanitario Pubblico. Da questa ”regressività” è verosimile che nessuna regione e nessuna azienda può chiamarsi fuori. E’ quindi impossibile uscire da questo flusso di torrente in piena per ricostruire una “titolarità del pubblico” con chi, in questi anni, ha coltivato un pensiero unico e debole così monotono e ripetitivo ( ossessivo?) da non permettere nemmeno un minimo di autocritica. Persistono infatti deliberazioni e narrazioni decontestualizzate ed antistoriche anche sul PNRR. Secondo la Corte dei Conti c’è un forte ritardo nella sua attuazione.
Le strutture in conto capitale sono progettate e deliberate senza mai coinvolgere nel processo decisionale (es.: sulla struttura/disegno architettonico) ex ante i professionisti che dovrebbero renderle efficienti ed anche efficaci. L’obiettivo delle aziende è molto orientata alla formazione “amministrata” degli operatori tanto che si prospetta una obbligatorietà fallimentare ( “il mmg segato in due per avere a disposizione due mezzi medici”!) per svolgere una parte del monte ore professionale tra le costruende Case della Comunità e gli ambulatori singoli o di proprietà.
Sembra che non esista la minima consapevolezza della realtà operativa quotidiana che impegna gli operatori territoriali ( mmg, altri sanitari, servizi…). Il rovinoso impianto orario ipotizzato dal DM 77 diventa impossibile da realizzare pena un ulteriore declassamento valoriale dell’assistenza di base. Il diritto alla salute come “meta-valore” in questo modo non viene rispettato.
Quale giudizio diamo delle nostre esperienze riformatrici e contro-riformatrici? A parte la già citata Riforma del 1978/ 833 le azioni riformatrici sembrano appartenere ad esperienze isolate e nascoste a causa di una qual diffidenza tra convenzionati innovativi e istituzioni. Chi riesce realizzare qualche aspetto creativo e riformatore, anche se non strutturato, desidera poter continuare ad operare silenziosamente per non rischiare di diventare oggetto di una invadenza amministrativa sapendo bene che l’esperienza pratica non potrà mai essere accolta così come viene applicata. Invece l’attività contro-riformatrice è molto attiva. E’ talmente pervasiva che nasce il sospetto che non vi sia nei decisori una piena consapevolezza di come le situazioni vengano ingarbugliate così da causare la lenta erosione della sanità pubblica. Anche la pandemia (già dimenticata) e la questione del PNRR sembrano aver prodotto ora un fastidioso ed estraneo rumore di fondo che distrae gli operatori dal compito di affrontare ogni giorno la “complessita’ del nostro tempo”.
Che giudizio diamo del nostro macroscopico anti riformismo? Inevitabilmente questa tendenza è molto forte, apparentemente inarrestabile. La globalizzazione (anche se attualmente potrebbe subire modificazioni profonde) e la finanza vincono sulla intelligibilità e sulle persone. La rassegnazione, l’individualismo, il singolarismo e il conseguente relativismo fa accettare, quasi passivamente, ogni forma di anti riformismo. Inoltre le logiche aziendali continuano ad essere concentrate su aspetti economicistici che vengono assunti come parametri meritocratici per distinguere i buoni dai cattivi clinici ( sic!).
Per quale ragione le cose in sanità restano saldamente invarianti? Le sovrastrutture di potere gerarchico non possono essere modificate. È noto a tutti che un bilancio regionale per un 70-80% interessa la sanità. È un potere enorme… qualche volta capita che incroci anche il bene comune. Il mercato, la governace, l’economicismo sono diventati sinonimo di equità, giustizia, universalità, libertà ed hanno uniformato sotto questo ombrello qualsiasi modello culturale. Il mercato rappresenta un potente impatto ma crea anche amnesie immediate. Le norme e le circolari devono avvicendarsi velocissimamente così sono in grado di catturano l’attenzione.
Non importa se sono riforme o contro riforme. Come la circolare della Sisac pare suggerire più i testi sono contradditori più creano infinite “chiacchiere”, finte attenzioni, spirali senza fine e giochi retorici. Ogni interpretazione è possibile. Quella che vince tuttavia è sempre la più forte. Che non significa che sia la più giusta.
Bruno Agnetti
CSPS (Centro Studi di Programmazione Sanitaria)
Leggi gli altri interventi al Forum: Cavicchi, L.Fassari, Palumbo, Turi, Quartini, Pizza, Morsiani, Trimarchi, Garattini e Nobili, Anelli, Giustini, Cavalli, Lomuti, Boccaforno, Tosini, Angelozzi.
05 aprile 2023
© Riproduzione riservata
Altri indizi della privatizzazione della sanità
Quotidiano on line di informazione sanitaria
Giovedì 07 LUGLIO 2022
Bruno Agnetti
Gentile Direttore,
vorrei lanciare ai colleghi un messaggio positivo relativo alle così dette “riforme” che interessano le cure primarie (PNRR, ACN, DM 77, documenti ministeriali e di agenzie varie, interventi di opinionisti “solerti apologeti” dello status quo…ante). Purtroppo non ho nessun comunicazione positiva.
Di conseguenza però si crea un aumento del numero di indizi a riprova di una deriva verso una privatizzazione della sanità anche a livello territoriale. La stessa trasmissione Rai “Report” del 20 giugno 2022 ha ampiamente dimostrato come ci si stia orientando verso la collaborazione con professionisti in “affitto” e come le regioni non siano state in grado di utilizzare i considerevoli fondi (certi) del Decreto Ministeriale del 2020 per la verità destinati alle terapie intensive, ai letti di sub-intensiva, alle autoambulanze e ai Pronti Soccorsi.
Tuttavia una visione non manichea caratteristica di alcune elaborazioni culturali specifiche relative al riordino delle Cure Primarie (Welfare di Comunità) non distingue territorio ed ospedale in quanto il territorio ha un suo ospedale di riferimento e lo stesso ospedale è all’interno di un territorio e le due entità si influenzano continuamente e reciprocamente.
C’è poi da sperare che il PNRR non faccia la fine del Finanziamento Ministeriale del 2020 o peggio e che non venga prosciugato delle continue e ripetute emergenze che richiedono comunque aiuti economici.
I fenomeni contemporanei che hanno modificato il mondo non permettono ancora di poter intravedere cosa ne sarà della nostra società. Tuttavia gli obiettivi aziendali, anche durante la prima fase covid, hanno ricercato con un impegno straordinario il così detto “accorpamento o fusione” aziendale (es.: AUSL con Azienda Ospedaliera-Universitaria) con molta probabilità considerata come la soluzione (politica ed economica) dei problemi della Sanità Italiana e del SSN.
Alcune teorizzazioni relative a queste unioni aziendali partono dagli anni 80 (USA) o 90 (Inghilterra e Italia) e trovano la loro realizzazione nel 2022. Ciò potrebbe rappresentare una criticità in quanto queste iniziative potrebbero essere vissute come estranee al contesto o apparire superate ancora prima di nascere.
A supporto degli indizi del Prof. Ivan Cavicchi va evidenziato che le dichiarazioni rilasciate in favore di questa “innovazione” fanno frequentemente riferimento alla necessità di una stretta collaborazione con il privato accreditato.
Più che una novità sembra un tentativo di dare senso ai modelli amministrativi calati dall’alto (controriforme?) che potrebbero apparire ai cittadini come elementi separati dalla loro vita quotidiana. Le suddette vie di politica sanitaria adottate per si basano, per altro, su assunzioni teoriche riguardo agli specifici effetti delle “fusioni aziendali” che non sono ancora state completamente confermate o smentite dall’evidenza empirica.
Altro fenomeno che potrebbe andare ad arricchire il numero di indizi riguarda la sensazione che (sempre in conseguenza delle politiche straordinarie come il PNRR), improvvisamente gli assessorati o le deleghe alla sanità delle Amministrazioni Comunali, le Alte Dirigenze delle aziende “Uniche” e gli Assessorati Regionali stiano diventando cariche amministrative ancora più importanti. In passato il ruolo dell’Assessore alla Sanità e al Welfare di una Amministrazione Comunale era di gran lunga superato, come importanza, dall’Assessorato all’urbanistica o similari.
Oggi la situazione appare capovolta. Chissà che un ruolo così particolare ed “impareggiabile” non riesca a fare emergere l’interesse per il bene comune e per le comunità all’interno di un consesso politico-amministrativo.
Il tempo, che come si sa è galantuomo, permetterà di valutare se alcune iniziative in atto saranno riforme o si dimostreranno rovinose controriforme. E’ di tutta evidenza che il merito e il metodo di alcuni di questi processi tradiscano possibili pregiudizi contro i medici e manifestino simpatie preferenziali per altre professioni.
E’ possibile fare politica sanitaria con i pregiudizi?
Non credo che una complessità simile alla sanità e l’organizzazione territoriale delle Cure Primarie possa meritare conduzioni pregiudiziali pena il completo fallimento dell’assistenza di primo livello.
Fondamentale, necessario, vitale, una vera ultima spiaggia per la medicina generale è una crescita tangibile di fiducia e rispetto reciproco tra Alte Dirigenze completamente rinnovate e Professionisti/Operatori al fine di agevolare le visioni derivanti da maggiori e diverse complessità che richiedono forte autonomia.
La necessità che qualche cosa debba cambiare strutturalmente e radicalmente è indubbio.
Sulla carenza di visioni etiche sono stati versati fiumi di inchiostro ma oggi si può aggiungere che nei decisori della politica sanitaria sembra alquanto carente la presenza di una poetica ingegnosa capace di creare dal nulla utopie e quindi idee e concetti. Magari si potesse ascoltare un concerto di concetti esaltanti, concerti di concetti innovativi, rivoluzionari, straordinari.
Se alcuni noti commentatori esperti sulla valutazione degli indizi dichiarano di avere le prove di una deriva del SSN verso la privatizzazione e di non farsi più illusioni sulla sanità pubblica in Italia c’è molto da meditare. Ogni giorno di più e ad ogni documento ufficiale che viene pubblicato diventa sempre più faticoso intellettualmente e operativamente salvare la sanità territoriale che evidentemente non vuol dire “salva con nome” sul computer.
Bruno Agnetti
Centro Studi Programmazione Sanitaria (CSPS) FISMU, Emilia Romagna
07 luglio 2022 © Riproduzione riservata
Le case della comunità nei quartieri, una scelta in ritardo di anni
Intervento del Consigliere Comunale Bruno Agnetti sul tema delle Case della Salute/Case della Comunità e su temi sanitari del territorio.
Sul filo di lana del traguardo della consiliatura posso forse manifestare una malcelata soddisfazione per il fatto che almeno è emersa "ufficialmente" una qualche "sensibilità" su temi direttamente implicati con l’assistenza sanitaria territoriale soprattutto quella più periferica che è stata messa in evidenza dalla presentazione della delibera di Giunta Comunale con la quale si esprime parere favorevole in merito alla realizzazione del sistema strutturale delle così dette Case della Salute (oggi più propriamente definite Case della Comunità) di via XXIV Maggio (quartiere Lubiana) e di via Verona (quartiere San Leonardo).
Null’altro che una "sensibilità" forse nemmeno genuina ma dettata dalla necessità di presentare qualche progetto al fine di racimolare in fretta e furia quel che resterà del Pnrr.
Attualmente le due denominazioni (Case della Salute/Case della Comunità) possono essere considerate concettualmente sovrapponibili come funzioni e obiettivi professionali e assistenziali anche se è probabile che nei prossimi anni possano essere declinate operatività e integrazioni diversificate in relazione agli sviluppi culturali e normativi in atto (Pnrr, contratti nazionali, accordi regionali e locali, approfondimenti e interpretazioni pubblicati da numerosi commentatori nazionali e locali).
Credo a questo punto di poter dare un significato parzialmente positivo al mio mandato amministrativo, considerato che l’obiettivo principale, quello di portare all’interno dell’Amministrazione Comunale un'attenzione politica alla situazione locale sanitaria cittadina e soprattutto periferica, ha portato a questo risultato pur se circoscritto.
Non sono sicuro, ma senz’altro la delibera, che arriva con un ritardo di numerosi anni tanto da rendere già obsolete le disposizioni assunte, sarà scaturita da una approfondita analisi dei bisogni e delle necessità assistenziali e professionali dei quartieri e saranno stati evasi i necessari confronti e dibattimenti con le comunità e con i professionisti interessati. Grazie a questi numerosi scambi di vedute saranno stati presi in considerazione gli effettivi bisogni logistico/architettonici, assistenziali e professionali valutando anche quanto elaborato dalla letteratura di settore in questi anni che considera la multifunzionalità e la gradevolezza degli ambienti metafora della guarigione e del benessere.
Come emerge da numerosi resoconti, la vita della singole comunità non richiede la collocazione nei quartieri di poliambulatori ma di strutture in grado di rispondere alle necessità di una società moderna, attiva, con specificità identitarie, dove una delle peculiarità più diffusa è l’incremento delle cronicità ma dove, anche soggetti appartenenti alla cosìdetta terza e quarta età, possono godere di buona salute. E’ bene riflettere sul fatto che problematiche sociali o sanitarie di soggetti in età avanzata, pur se in relativa buona salute, non possono essere completamente risolte dal paradigma della città in 15 minuti.
Diversi commentatori hanno evidenziato come siano fondamentali le cooperazioni tra il sociale (inteso come servizi istituzionali ma anche come società civile organizzata) ed il sanitario e come l’attività riabilitativa "continuativa" neuro-motorio e cognitivo-psicologico possa essere indispensabile anche per fasce di popolazione più giovane.
A tempo scaduto emerge l’urgente necessità di realizzare gli ospedali di comunità con mansioni anche di hospice (secondo quanto ricordato dal British Medical Journal) che, come dice la parola, per essere tali, cioè per essere Ospedali di Comunità, devono essere inseriti proprio nella comunità stessa e nella struttura (Casa della Salute/Casa della Comunità) nella quale si realizza l’integrazione multiprofessionale (medicina generale, 118, continuità assistenziale), multidisciplinare (sanitaria, specialistica, diagnostica), multisettoriale (amministrativo, di volontariato e di terzo settore), relazionale (partecipazione della comunità di riferimento).
Tuttavia la lettura della delibera lascia numerose questioni in sospeso e non affrontate, tanto da apparire inadeguata alle finalità che apparentemente sembra indicare.
Già sono passati molti anni dalla formulazione dei propositi contenuti nel testo del provvedimento e forse ne trascorreranno molti altri che potrebbero cambiare visioni, missioni e amministrazioni.
Al momento sembrano affiorare alcune criticità in merito alla condivisione con la popolazione, al confronto con la letteratura di settore, alla realizzazione degli spazi e delle funzioni tra le due Case della Salute/Case della Comunità citate nella delibera.
La mancanza di una visione ambiziosa, contestuale e allacciata alla realtà attuale continua la tradizione dell’opinione tendente al massimo ribasso (conto capitale e organizzazione corrente) inversamente proporzionale a quello che dovrebbe essere il massimo rialzo (della qualità professionale e assistenziale).
Il concetto di visione ambiziosa (se non ora quando?) viene assimilata da alcuni ad un pensiero puerile, indegno di essere preso in considerazione e per questo manipolato in senso denigratorio.
Manca la cultura del bene comune.
Tutto ciò non ha permesso un cambio di passo e trascina con sé le note criticità sanitarie (l’Ausl è commissariata da quasi due anni senza che nessun dirigente sanitario o responsabile amministrativo comunale abbia spiegato alla popolazione il perché) che continuano a condizionare questa città dando origine a quartieri e cittadini di serie A e serie B così come vi sono professionisti sanitari di serie A e B (manca una programmazione sanitaria territoriale locale efficace per le giovani generazioni di professionisti) e così tra gli stessi dirigenti sembrano esserci quelli di serie A e quelli di serie B.
Sembra proprio che Parma debba giocare "così così" sempre in serie B. Infatti, quale beneficio è arrivato in città grazie al commissariamento misterioso dell’azienda sanitaria locale?
Oggi le malattie improvvise incidono di meno sul complesso assistenziale e professionale delle patologie di lunga durata, quelle che rientrano nel termine cronicità.
Già è stato detto che molte persone della terza e quarta età sono senili ma possono essere sostanzialmente sane. Quelli che però si ammalano spesso non guariscono, si cronicizzano e quindi è assolutamente necessario pianificare con abilità e intelligenza una innovazione del territorio affinché riesca ad affrontare la presa in carico della fragilità, della senilità, della pandemia della cronicità (termine generale che contiene numerose forme di malattie o disagi) nella piena consapevolezza che affrontare le problematiche non significa trovare risposte universali.
Occorre ripensare e abolire gli ambiti territoriale e permettere ai giovani medici del territorio di formare gruppi omogenei, affiatati, numerosi e con uno specifico progetto assistenziale autogenerato che siano in grado di assumersi una presa in carico di un territorio di riferimento.
Una medicina basata solo sulle evidenze scientifiche non è in grado di affrontare la complessità sociale e sanitaria che non è mai lineare, protocollare, algoritmica, normativa, economicistica.
Occorre innovare e costruire un nuovo sapere fondato sui valori, sulla cultura, sull’esperienza, sull’etica, sul bello e sull’arte. Questo sapere deve essere autonomo, solido, costruito dalla comunità e realmente trasmissibile alle nuove generazioni di professionisti. Per molto tempo abbiamo pensato che la scienza potesse dare risposte appaganti ma ora comprendiamo che occorre tornare all’umanesimo. Covid docet. L’emergenza, lo scientismo, il vitalismo hanno rischiato di trasformare la cura il un oggetto di mercato.
Le comunità, insieme ai loro professionisti di riferimento, possono modificare il rapporto con la cura, la salute e il benessere.
Nella realtà il prendersi cura è un processo, un susseguirsi di momenti che si seguono nel tempo l’uno dopo l’altro e che si fondano non sulla guarigione (cosa significa guarire?) ma sulla relazione tra professionisti e persone che chiedono l’aiuto, familiari, colleghi, comunità…questi interessi uniti e basati sull’umanesimo possono, forse, incidere sull’attuale cultura regressiva delle istituzioni sanitarie e delle amministrazioni politiche.
Pubblicato da Repubblica Parma 19 febbraio 2022
La sanità pubblica nazionale e locale dopo il Covid, quale futuro?
Articolo di Bruno Agnetti pubblicato su La Repubblica Parma il 17/11/2021
Il ruolo del Governo Draghi nei fondi per la sanità
La questione sanitaria incalzata da una parte da un governo tecnico di salute pubblica e dall’altra dalle criticità organizzative regionali e aziendali per altro accresciute significativamente dalla pandemia (tuttora in atto).
Quando si legge che vi saranno sostanziosi finanziamenti per il Servizio sanitario nazionale che per effetto del noto titolo V può essere considerato essenzialmente regionale è necessario eseguire una severa azione di ragioneria contabile in quanto la quota a disposizione di regioni e Ausl sarà molto inferiore a quella annunciata in quanto una importante fetta di queste risorse dovrà essere utilizzata per risanare i debiti causati dalla pandemia.
Nella condizione di fuoco in cui il paese si trova questo Governo è costretto a mettere in essere un sistema per distribuire ricchezza ma prima di poterla elargire, questa dovrà essere prodotta.
Un presidente del Consiglio come Mario Draghi non ha particolari interessi a perseguire un consenso politico a breve termine e quindi non è costretto a spendere soldi per procacciarsi voti ma appunto è orientato ad investire per aumentare ricchezza per il paese e così poter governare la ripartizione. Questa è la direzione che pare aver imboccato questo Esecutivo.
Credere quindi che un incremento del Fondo sanitario nazionale corrisponda a realtà significa coltivare un’illusione se si analizza il bilancio passivo creato dal Covid che riassorbirà in larga parte almeno per quest’anno l’incremento previsto di due miliardi.
Le tante criticità del sistema sanitario locale
Tutto ciò è palesato dalle continue e incomprensibili scelte organizzative aziendali: apertura e chiusura dei centri vaccinali, ricerca confusa di un coinvolgimento dei medicina di medicina generale per le vaccinazioni domiciliari che in alcuni casi hanno creato l’obbrobrio delle liste d’attesa nella medicina generale per le altre patologie non Covid sia ambulatoriali che domiciliari e intasamento dei Ps, incertezza sul ruolo futuro degli Usca che una lungimirante visione governativa aveva istituito forse per rimediare a mancanze strategiche locali e per proteggere la professionalità olistica dei medici di medicina generale verso tutti gli altri assistiti, ricerca del prezioso contributo strutturale e operativo del privato che pare diventato determinate per i cittadini ora e domani, negligenza nel ricercare suggerimenti operativi variegati ancorché non ufficialmente ricompresi nei tavoli trattanti proprio perché in regime di commissariamento straordinario, completa superficialità e disattenzione che ha condotto a non concludere assetti organizzativi/contrattuali convenzionali fondamentali per poter ottenere una serenità professionale e assistenziale, un commissariamento aziendale ancora oscuro e tuttavia riconfermato quando in momenti di criticità la trasparenza dovrebbe essere imperativa, aziendalizzazione e unione tra le due aziendale cittadine pubblicizzati come se fossero bisogni fondamentali espressi e non espressi dai cittadini e dai clienti interni ed esterni.
Il commissariamento dell'Ausl
Alcune delle pregresse osservazioni meritano di essere comunque ri-evidenziate: a Parma ci sono molte problematiche irrisolte, irrisolvibili o confuse riportate in quasi tutti i Consigli comunali od oggetto di numerosi confronti tra maggioranza e minoranza ma nulla rimane più allucinante nella sua incomprensione politica del commissariamento dell’Ausl.
Cosi come inizia a essere tediosa la ripetuta filastrocca spesso centrotavola delle narrazioni delle alte dirigenze delle due aziende cittadine che sostiene che tutto va bene, tutto funziona bene e che le soluzioni organizzative attuate sono le migliori possibili. Sarebbe interessante poter svolgere un referendum popolare su queste affermazioni.
A questo punto con una sanità pubblica che appare smobilitata è lecito supporre che non ci siano risorse e nemmeno strategie per la medicina generale detta di base a livello locale e a livello nazionale in quanto, nella prossima finanziaria non ci saranno le condizioni dignitose per rinnovare i contratti del pubblico impiego, tanto meno quelli del personale sanitario, dei dirigenti medici e, buoni ultimi, dei medici convenzionati che dovrebbero essere il fondamento del servizio sanitario nazionale.
La vacanza contrattuale perdura ormai da otto anni: è una situazione che non si è mai vista nella storia del lavoro e delle professioni e che lascia senza parole. Senz’altro vi saranno interessi opachi atti a mantenere una situazione di questo tipo che permette alle regioni e alle aziende di diramare normative e delibere autonomamente come surrogati di rinnovo di pezzi di contratti lasciati inevasi nella loro completezza.
Un politico che si rispetti e che abbia a cuore il bene comune non si comporta così. Ed è quindi prevedibile che la sfiducia e la delusione possano tradursi in una riduzione dei consensi ( come la drastica diminuzione della partecipazione al voto fa chiaramente comprendere).
Infatti alla fine di questa partita governativa prettamente tecnica e con obiettivi ben determinati al governo del paese succederà inevitabilmente un governo politico. Questi governi e chi li guiderà saranno espressione di maggioranze più o meno composite, potenzialmente anche eterogenee, in un sistema elettorale proporzionale, che comunque guarderanno ai vari interessi economici e sociali rappresentati dal loro elettorato.
Non bisogna dimenticare che il welfare (sicurezza e benessere) e il servizio sanitario nazionale rappresentano la più formidabile macchina di consenso elettorale ancora in mano ai partiti. Nonostante la pessima figura di cui alcuni assessorati e aziende (con distretti e dipartimenti di cure primarie) danno prova, va comunque chiarito che la modifica del titolo V, l’abolizione delle aziende sanitarie, l’autonomia delle aggregazioni territoriali, l’innovazione del sistema assistenziale integrato di tutto il territorio, il riordino delle funzioni degli assessorati perché diventino istituzioni di garanzia dell’universalità dell’accesso al servizio sanitario, non sono al momento all’ordine del giorno.
Al posto di sorpassate certezze di apparato (che potrebbero illudersi di concorrere per ruoli di primo cittadino) occorre diventare illuminati statisti che sappiano costruire strategie e linee politiche molto inclusive e trasversali, prospettive programmatorie di lungo respiro e che sappiano indicare la strada migliore possibile per il futuro del bene comune.
Il ruolo della medicina generale di base
Si è dimostrata fasulla l’informativa diffusa come una sorta di strumento di distrazione di massa, o una apparente minaccia, quella di operare al fine di trasferire tutta la medicina generale convenzionata alla dipendenza (comunicazione delle Regioni) ipotizzando così una quadratura del cerchio a soluzione di tutte le disfunzioni territoriali (attribuiti nei documenti alla medicina generale quando in realtà probabilmente dipendono da un disordine organizzativo delle aziende stesse).
Quel documento delle Regioni non solo affermava baggianate offensive insinuando che i disservizi avvenuti durante il Covid dipendessero dalla scarsa governabilità dei medici di famiglia che essendo convenzionati e liberi professionisti non si potevano obbligare a svolgere le mansioni ideate monocraticamente o testardamente o consociativamente dalla regione o dalle aziende (ma quanti medici di medicina generale si sono ammalati di covid e quanti sono morti?).
Anche una persona senza nessun titolo politico capirebbe come possa essere velleitaria il passaggio a dipendenza della medicina generale convenzionata a causa dell’enorme impegno economico che partirebbe dall’allineamento contributivo con l’Inps e proseguirebbe con una revisione della attività dipendente della guardia medica a 38 ore settimanali e che comporterebbe un costo complessivo a un datore di lavoro di un dipendente medico cioè di un professionista (nella normativa in vigore si definisce dirigente) che può oscillare dai 70mila ai 100mila euro annui per soggetto.
È evidente che l’operazione oggi appare estremamente velleitaria, impossibile e, forse irresponsabilmente provocatoria (causa di disagio sociale) al fine di ipotizzare nel breve periodo una esternalizzazione e una privatizzazione di molti servizi assistenziali di base.
Una illuminata parte pubblica (Governo e Regioni) dovrebbe invece pensare a modelli innovativi e a tappe intermedie che possano fare avvicinare l'organizzazione delle cure primarie e della medicina generale alle risposte necessarie rispetto alle nuove domande di salute.
Nel secondo millennio la conformazione sociale e le esigenze sanitarie o socio-sanitarie sono radicalmente cambiate ed è nozione diffusa quanto i determinanti di salute e il prolungamento dell’aspettativa di vita, spesso in buona salute, abbiano una importanza sostanziale sul benessere stesso e sulla componente economica (Covid docet).
La sanità e il Pnrr
Il Pnrr richiama con più precisione il tema della domiciliarità, della fragilità, della presa in carico dei pazienti non autosufficienti.
Encomiabile valutazione che forse, la solita persona senza cariche politiche avrebbe già affrontato ai primissimi segnali di globalizzazione e delle conseguenze che stavano avvenendo proprio sotto casa, nel suo quartiere (glocalizzazione) già dalla fine del primo millennio.
Sorge spontanea una domanda: quale strutturazione organizzativa potrebbe accollarsi questo onere e questa responsabilità?
È innegabile che le soluzioni non possano essere quelle di provvedere a un progetto in conto capitale che prevede presidi ingegneristici architettonici (case della comunità) ma di processi decisionali che mettano in campo spesa corrente cioè finanziamenti strutturati nel tempo, poste di bilancio dello Stato, perché le risorse umane necessarie ad assicurare i servizi di prossimità alla nuova domanda di salute possano condividere saperi ed esperienze in continuo apprendimento e quindi costantemente aggiornate e adeguate al mutare della scienza medica e della complessità sociale.
Le pregresse esperienze delle Case della Salute o di alcuni Percorsi diagnostici terapeutici assistenziali, che potevano rappresentare un pallido esordio di una innovazione assistenziale territoriale e di prossimità, sono stati deludenti.
Non è il luogo per proporre una disanima di questi esiti che richiederebbe ulteriore spazio ma certamente il fallimento di certe prove tecniche dipende da tre-quattro elementi: lo smaccato consociativismo; la cattiva abitudine gestionale culturale di costruire muri e inserire poi i professionisti alcuni si e altri no; la discriminazione o la differenziare che in questo modo si è prodotta in professionisti e assistiti; il non considerare fondamentale la costituzione di aggregazioni che primariamente si scelgano tra di loro (tra professionisti) in base a un patto/progetto iniziale di vera integrazione tra operatori che possa poi gradualmente svilupparsi nel tempo in relazione alle esperienze; la mancata sperimentare di una forte autonomia dei sistemi aggregati; il non aver mai pensato di risolvere storture normative banali che trascinandosi nel tempo hanno impedito lo sviluppo delle potenzialità delle aggregazioni (informatizzazione imperfetta); il non promuovere una forte autonomia delle varie categorie di professionisti nella costruzione dei progetti assistenziali, calando dall’alto normative e regole troppo distanti dal contesto operativo quotidiano.
Come bisogna rispondere alle nuove domande di salute? Che impegno economico comporta? Qual è il modello organizzativo più coerente alla teoria della complessità?
Sono temi che solo una visione sistemica/olistica può affrontare e che può abbozzare una possibile standardizzazione di prodotto che non vagheggia protocolli o algoritmi custodi assoluti di verità ma che siano tracce per costruire percorsi di team in grado di affrontare una complessità assistenziale territoriale impareggiabile proprio in quanto olistica e molto lontano dalle impostazioni riduzionistiche aziendali e regionali (la teoria della complessità, Giorgio Parisi premio Nobel per la fisica 2021).
Di tutta questa problematica non può essere in qualche modo incolpato il Governo attuale a forte trazione tecnica. Quando Draghi legge che l’Italia è al di sotto del 10%, rispetto all’Europa, nell’assistenza domiciliare è inevitabile che deliberi immediatamente un investimento perché si raggiunga la percentuale di riferimento poi, essendo un economista, non ha importanza per lui come questa percentuale europea venga raggiunta oppure esternalizzata o glacialmente protocollata o privatizzata.
Perché non è Draghi che deve indirizzare le scelte di ordine politico sanitario ma è compito di un ministro che eventualmente ascolta con molta attenzione la prima linea operativa.
La piramide gerarchica politica (in particolare regionale e aziendale) oggi fa altro, è distante anni luce da quello che giornalmente affronta la categoria dei sanitari di trincea.
Tutti oggi parlano di ridistribuire la ricchezza ma qual è la finalità di questa distribuzione: quella di rinforzare la Ausl, i distretti, i dipartimenti di cure primarie comunque sideralmente distanti dalla realtà e dispensatori di certezze e verità assolute e lineari?
Queste esperienze in gran parte fallimentari non potrebbero aspirare a designare un sindaco per la città. Occorre uno statista che sia in grado di affrontare la solitudine, la povertà, la famiglie mononucleari eventualmente con disabilità fisiche o mentali, gli appartamenti mono-bilocali inadatti spesso per Adi complesse, le cure palliative, l’assistenza comune quotidiana di attesa e di iniziativa, l’estremo rispetto per gli operatori ed i professionisti.
La strada futura (saranno necessari 2-4-6 anni ma quella sarà la via) dovrà considerare come distribuire la ricchezza all’interno del welfare intercettando in modo adeguato un contesto complesso e non lineare ricercando in piena collaborazione, rispetto reciproco, abolizione completa del consociativismo gli strumenti più adeguati quali autonomia, progettualità condivisa, aggregazioni eccellenti nelle relazioni e nell’apprendimento reciproco.
Come è già capitato con le case della salute anche con le case della comunità ci si potrebbe trovare difronte a cattedrali nel deserto rischiando, ancora una volta, di non rispondere ai bisogni espressi e non espressi e di buttare soldi dalla finestra.
E’ necessario comunque chiarire che questo aspetto non è un problema di questo Governo. All’esecutivo interessa mettere in piedi i canteri, l’edilizia, gli stipendi, l’aumento del Pil e degli occupati che alla fine useranno i loro soldi perché aumenti la ricchezza collettiva, il prodotto interno lordo e conseguentemente la possibilità di redistribuire la ricchezza prodotta in servizi per la collettività.
Per evitare che le risorse che saranno investite, vengano sperperate in operazioni di bassa cucina politica, è necessario coinvolgere gli esperti nel campo della complessità assistenziale (ad esempio i medici di medicina generale) e affidarsi alle loro idee innovative e sempre orientate alla tutela degli interessi comuni.